Zagrożenie życia może nastąpić w przebiegu najrozmaitszych schorzeń, zatruć czy urazów. Do najbardziej zbadanych stanów usposabiających do zagrożenia życia należy zaliczyć ostry zawał mięśnia sercowego, zaburzenia rytmu i przewodnictwa oraz inne groźne powikłania.
NAGŁE ZATRZYMANIE KRĄŻENIA
Celem resuscytacji krążeniowo-oddechowej (RKO) i intensywnego podtrzymywania akcji serca jest „ocalenie serc zbyt dobrych, aby umrzeć", po to, by zabezpieczyć mózg przed utratą zdolności do życia. Zalecenia American Heart Association to jedynie ogólne zasady postępowania, wymagające od osób sprawujących opiekę nad pacjentem w nagłych wypadkach elastyczności w podejmowaniu właściwych decyzji. Zawarte poniżej wskazówki są wynikiem konsensusu uzyskanego w czasie Piątej Konferencji Krajowej dotyczącej resuscytacji krążeniowo-oddechowej i intensywnej opieki kardiologicznej, która odbyła się w 1992 r. Zaakcentowano wówczas potrzebę leczenia pacjentów, a nie skupiania się jedynie na obserwacji kardiologicznej. Często niezbędne są szybkie decyzje, a dokładniejsze informacje o pacjencie - nie do zdobycia. Algorytmy intensywnego podtrzymywania akcji serca kładą wzmożony nacisk na kardiologiczne przyczyny zatrzymania krążenia i oddechu. W 2/3 przypadków zatrzymania krążenia przyczyną jest choroba niedokrwienna serca, z takim stopniem niedotlenienia mięśnia sercowego, który przyspiesza wystąpienie migotania komór - najczęstszego rodzaju zaburzeń rytmu serca powodującego zgon. Migotaniu komór towarzyszy następowa bradyasystolia, czynność elektryczna bez tętna (wcześniej określana jako rozkojarzenie elektryczno-mechaniczne) i tachykardia komorowa.
Obecnie wyróżnia się 2 algorytmy postępowania w zależności od zaawansowania oraz dostępnych środków
BLS polega na udzielaniu pacjentowi pierwszej pomocy metodami nieinwazyjnymi, podaży tlenu za pomocą masek i kaniuli, wstępnym zaopatrzeniu (np. unieruchamianiu kończyn, bandażowaniu) oraz ocenie podstawowych czynności życiowych.
ALS polega na udzielaniu pacjentowi zaawansowanej pomocy z zastosowaniem metod inwazyjnych, zabiegowym udrożnieniu dróg oddechowych, dożylnej podaży płynów i leków, monitorowaniu pracy serca, zastosowaniu defibrylacji, kardiowersji i przezskórnej stymulacji rytmu serca.
Algorytm podstawowych czynności resuscytacyjnych u dorosłych BLS
(Basic Life Support)
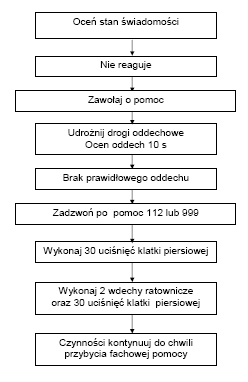
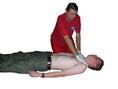
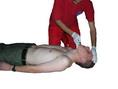
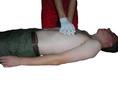
Za osobę dorosłą należy uznać również dzieci w wieku co najmniej 8 lat (płci męskiej i płci żeńskiej). 2. Sprawdź redakcję poszkodowanego: - delikatnie potrząśnij za ramiona i głośno zapytaj: „Czy wszystko w porządku?” 3a. Jeżeli reaguje: - zostaw poszkodowanego w pozycji, w której go zastałeś, o ile nie zagraża mu żadne niebezpieczeństwo, - dowiedz się jak najwięcej o stanie poszkodowanego i wezwij pomoc, jeśli biedzie potrzebna - regularnie oceniaj jego stan. 3b. Jeżeli nie reaguje: - głośno zawołaj o pomoc, - odwróć poszkodowanego na plecy, a następnie udrożnij drogi oddechowe, wykonując odgięcie głowy i uniesienie żuchwy: umieść jedną rękę na czole poszkodowanego i delikatnie odegnij jego głowę do tyłu, pozostawiając wolny kciuk i palec wskazujący tak, aby zatkać nimi nos jeżeli potrzebne będą oddechy ratunkowe, opuszki palców drugiej reki umieść´ na żuchwie poszkodowanego, a następnie unieś ją w celu udrożnienia dróg oddechowych. 4. Utrzymując drożność dróg oddechowych wzrokiem, słuchem i dotykiem oceń, czy występuje prawidłowy oddech. Oceń wzrokiem ruchy klatki piersiowej, i nasłuchuj przy ustach poszkodowanego szmerów oddechowych, staraj się wyczuć ruch powietrza na swoim policzku. W pierwszych minutach po zatrzymaniu krążenia poszkodowany może słabo oddychać lub wykonywać głośne, pojedyncze westchnięcia. Nie należy ich mylić z prawidłowym oddechem. Na ocenę wzrokiem, słuchem i dotykiem przeznacz nie więcej niż 10 sekund. Jeżeli masz jakiekolwiek wątpliwości czy oddech jest prawidłowy, działaj tak, jakby był nieprawidłowy. 5a. Jeżeli oddech jest prawidłowy: - ułóż poszkodowanego w pozycji bezpiecznej - wyślij kogoś lub sam udaj się po pomoc (wezwij pogotowie), - regularnie oceniaj oddech. 5b. Jeżeli jego oddech nie jest prawidłowy: - wyślij kogoś po pomoc, a jeżeli jesteś sam, zostaw poszkodowanego i wezwij pogotowie, wróć i rozpocznij uciskanie klatki piersiowej zgodnie z poniższym opisem: uklęknij obok poszkodowanego, ułóż nadgarstek jednej ręki na środku mostka poszkodowanego, ułóż nadgarstek drugiej reki na pierwszym, spleć palce obu dłoni i upewnij się, że nie będziesz wywierać nacisku na żebra poszkodowanego nie uciskaj nadbrzusza ani dolnej części mostka, pochyl się nad poszkodowanym, wyprostowane ramiona ustaw prostopadle do mostka i uciskaj na głębokość 4–5 cm, po każdym uciśnięciu zwolnij nacisk na klatkę piersiową, nie odrywając dłoni od mostka. Powtarzaj uciśnięcia z częstotliwością 100/min (nieco mniej niż 2 uciśnięcia/s), okres uciskania i zwalniania nacisku (relaksacji) mostka powinien być taki sam. |
|
| |
Kiedy wezwać pomoc
Podstawowe znaczenie dla ratowników ma jak najszybsze wezwanie pomocy
- jeśli pomocy udziela co najmniej 2 ratowników, jeden powinien rozpocząć resuscytację a drugi natychmiast udać się po pomoc po stwierdzeniu, że poszkodowany nie oddycha
- jeśli poszkodowany jest osoba dorosłą, pojedynczy ratownik udzielający pomocy powinien założyć, że przyczyną jest patologia układu krążenia i natychmiast udać się po pomoc po stwierdzeniu, że poszkodowany nie oddycha. Decyzja ta może zależeć od dostępności służb ratunkowych.
Jednakże jeśli prawdopodobną przyczyną utraty przytomności są zburzenia oddechowe, np. w:
- urazie
- utonięciu
- zadławieniu
- zatruciu alkoholem lub lekami
- lub jeśli poszkodowany jest niemowlę lub dziecko
ratownik powinien przed udaniem się po pomoc przez około 1 minutę prowadzić resuscytację.
Algorytm zaawansowanych czynności resuscytacyjnych u dorosłych ALS
(AdVenced Life Support)
Postępowanie profesjonalne z użyciem sprzętu uzależnione jest od rodzaju mechanizmu zatrzymania krążenia. Zastosowanie tutaj również mają zasady BLS.
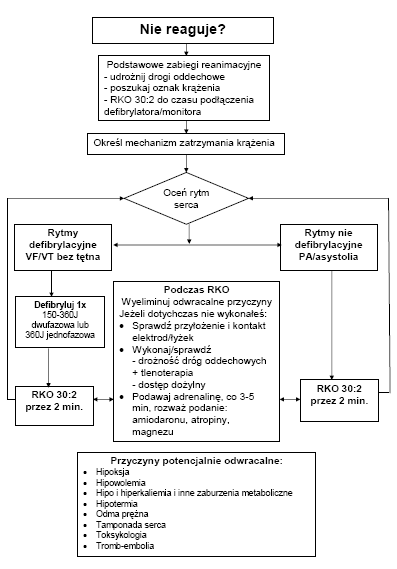
Do interwencji, które w sposób nie kwestionowany poprawiają przeżycie w NZK należą: wczesna defibrylacja w przypadku VF/VT oraz niezwłoczne podjęcie i efektywne wykonywanie przez świadków NZK podstawowych zabiegów resuscytacyjnych (BLS). W przypadku zaawansowanych technik udrażniania dróg oddechowych i podaży leków nie wykazano aby zwiększały przeżycie do czasu wypisu ze szpitala, chociaż cięgle są elementem zabiegów ALS. Dlatego podczas prowadzenia zaawansowanych zabiegów resuscytacyjnych należy się koncentrować na wczesnej defibrylacji oraz prowadzonym bez przerw, wysokiej jakości BLS.
Rytmy do defibrylacji (migotanie komór/częstoskurcz komorowy bez tętna)
(patrz elektrokardiografia w ratownictwie)
U dorosłych najczęstszym rytmem w czasie zatrzymania krążenia jest VF, które może być poprzedzone okresem VT albo nawet częstoskurczem nadkomorowym (SVT — Supraventricular Tachycardia). Potwierdziwszy zatrzymanie krążenia wezwij pomoc (wraz z defibrylatorem), podejmij resuscytację rozpoczynając od uciśnięć klatki piersiowej i utrzymuj stosunek uciśnięcie: wentylacja CV 30 : 2. Jak tylko zostanie dostarczony defibrylator, rozpoznaj rytm za pomocą łyżek bądź stosując elektrody samoprzylepne.
Gdy potwierdzone zostanie VF/VT naładuj defibrylator i wykonaj jedno wyładowanie (150–200 J dla defibrylatorów dwufazowych lub 360 J dla jednofazowych). Bezpośrednio po wyładowaniu, bez ponownej oceny rytmu czy badania tętna, podejmij zabiegi resuscytacyjne (CV 30 : 2), rozpoczynając od uciśnięć klatki piersiowej.
Nawet gdy defibrylacja się powiedzie i przywróci rytm perfuzyjny, bardzo rzadko da się wybadać tętno bezpośrednio po wyładowaniu. Opóźnienie wywołane oceną tętna w sytuacji, gdy rytm perfuzyjny nie został przywrócony będzie negatywnie oddziaływać na mięsień sercowy. Jeżeli rytm perfuzyjny zostanie przywrócony, uciskanie klatki piersiowej nie zwiększa ryzyka nawrotu VF. W przypadku asystolii pojawiającej się bezpośrednio po wyładowaniu, uciskanie klatki piersiowej może korzystnie wywołać VF.
Kontynuuj BLS przez 2 minuty, a następnie przerwij je na krótko aby sprawdzić rytm na monitorze. Jeżeli nadal utrzymuje się VF/VT, wykonaj drugie wyładowanie (150–360 J dla defibrylatorów dwufazowych lub 360 J dla jednofazowych) i niezwłocznie po drugim wyładowaniu powróć do BLS.
Po 2 minutach przerwij na krótko zabiegi resuscytacyjne aby ocenić rytm. Gdy utrzymuje się VF/VT podaj adrenalinę, natychmiast po tym wykonaj trzecie wyładowanie (150–360 J dla defibrylatorów dwufazowych lub 360 J dla jednofazowych) i powrócić do BLS (sekwencja lek – wyładowanie – BLS – ocena rytmu). Czas pomiędzy zaprzestaniem uciśnięć klatki piersiowej a wykonaniem wyładowania powinien być jak najkrótszy.
Adrenalina podana bezpośrednio przed wyładowaniem będzie rozprowadzana dzięki zabiegom resuscytacyjnym podjętym zaraz po nim. Po podaniu leku i 2 minutach BLS dokonaj analizy rytmu i bądź przygotowany do wykonania kolejnej natychmiast defibrylacji — jeśli będą wskazania. Jeżeli VF/VT utrzymuje się po trzecim wyładowaniu podaj 300 mg amiodaronu dożylnie w bolusie. Wstrzyknij amiodaron podczas krótkiej oceny rytmu przed czwartą defibrylacją.
Gdy 2 minuty po wyładowaniu rytm zostanie oceniony jako nie do defibrylacji, a jest uporządkowany (zespoły wydają się regularne i wąskie), spróbuj zbadać tętno. Ocenianie rytmu musi trwać krótko, a tętno należy sprawdzać tylko wtedy, gdy obserwuje się uporządkowany rytm. Jeżeli podczas 2 minut trwania podstawowych zabiegów resuscytacyjnych wystąpi uporządkowany rytm, nie przerywaj uciskania klatki piersiowej żeby zbadać tętno, chyba że pojawia się oznaki życia sugerujące powrót spontanicznego krążenia. Gdy rytm jest zorganizowany i są jakiekolwiek wątpliwości czy tętno jest obecne, podejmij BLS. Jeżeli nastąpi ROSC, rozpocznij opiekę poresuscytacyjną. Jeżeli rytm zmieni się w asystolię lub PEA, postępuj zgodnie z algorytmem dla rytmów nie do defibrylacji (patrz dalej). Podczas leczenia VF/VT personel medyczny prowadzący zabiegi musi sprawnie koordynować BLS i defibrylację.
Gdy VF utrzymuje się dłużej niż kilka minut, zapasy tlenu i substancji odżywczych w mięśniu sercowym wyczerpują się. Krótki okres uciskania klatki piersiowej pozwala dostarczyć tlen i substraty energetyczne i zwiększa prawdopodobieństwo przywrócenia rytmu z perfuzją po defibrylacji. Analiza związku morfologii krzywej VF ze skutecznością defibrylacji wskazuje, że im krótszy jest okres między uciśnięciami klatki piersiowej a wyładowaniem energii, tym większe prawdopodobieństwo, że defibrylacja będzie skuteczna. Skrócenie przerwy między uciśnięciami a wyładowaniem nawet o kilka sekund może zwiększyć prawdopodobieństwo skuteczności defibrylacji.
Bez względu na mechanizm zatrzymania krążenia, należy podąć 1 mg adrenaliny co 3–5 minut dopóki nie nastąpi ROSC, jedną dawkę co każde dwie pętle algorytmu.
Jeżeli podczas prowadzenia BLS pojawią się oznaki życia (ruch, prawidłowe oddychanie lub kaszel), sprawdź monitor: gdy wystąpi uporządkowany rytm oceń tętno. Jeśli czujesz tętno, rozpocznij opiekę poresuscytacyjną i/ lub leczenie zagrażających życiu zaburzeń rytmu. Jeżeli nie ma tętna, kontynuuj BLS. Prowadzenie podstawowych zabiegów resuscytacyjnych i utrzymywanie stosunku CV 30 : 2 jest męczące; zmieniaj osoby wykonujące uciśnięcia co 2 minuty.
Uderzenie przedsercowe
Gdy defibrylator nie jest natychmiast dostępny, w przypadku zauważonego zatrzymania krążenia rozważ wykonanie pojedynczego uderzenia przedsercowego po szybkim potwierdzeniu zatrzymania krążenia. Najczęściej taka sytuacja dotyczy pacjentów monitorowanych. Uderzenie przedsercowe powinno być wykonane natychmiast po potwierdzeniu zatrzymania krążenia wyłącznie przez przeszkolony w tym zakresie personel medyczny.
Technika wykonania:
Łokciowa strona mocno zaciśniętej pięści mocno uderz dolną połowę mostka z wysokości ok. 20 cm, potem cofnij szybko pieść aby bodziec miał charakter impulsu. Uderzenie przedsercowe ma największe szanse powodzenia w przywracaniu rytmu zatokowego w przypadku VT. Skuteczne leczenie VF za pomocą uderzenia przedsercowego jest mniej prawdopodobne. We wszystkich opisanych przypadkach skuteczne uderzenie przedsercowe wykonano w ciągu pierwszych 10 sekund VF.
Drogi oddechowe i wentylacja
Podczas leczenia uporczywego VF zapewnij dobrą jakość uciśnięć klatki piersiowej. Rozważ odwracalne przyczyny (4 H i 4 T) i lecz je gdy występują. Sprawdź położenie łyżek/elektrod, ich kontakt ze skóra, zapewnij dobre przewodzenie impulsu (żel, podkładki żelowe). Intubacja tchawicy jest najpewniejszym sposobem udrożnienia dróg oddechowych, ale powinna być wykonana tylko przez personel stosownie przeszkolony i posiadający doświadczenie w tym zakresie. Te osoby powinny próbować wykonywać laryngoskopię bez przerywania uciśnięć klatki piersiowej. Krótka przerwa w uciskaniu klatki piersiowej może być potrzebna na wprowadzenie rurki między struny głosowe. Alternatywnie, ażeby uniknąć´ przerw w prowadzeniu BLS, intubację można odroczyć do czasu powrotu spontanicznego krążenia. Żadna próba intubacji nie powinna trwać dłużej niż 30 sekund: jeżeli nie uda się zaintubować w tym czasie, podejmij wentylacje workiem samorozprężalnym i maską twarzowa. Po intubacji potwierdź właściwe położenie rurki i umocuj ją. Od momentu intubacji tchawicy prowadź uciskanie klatki piersiowej z częstością 100/min, bez przerw na wentylację. Prowadź wentylacje z częstością 10 oddechów/min; unikaj hiperwentylacji. Przerwy w uciskaniu klatki piersiowej powodują znaczny spadek ciśnienia perfuzji wieńcowej. Po wznowieniu uciśnięć, zanim właściwe ciśnienie perfuzji wieńcowej zostanie ponownie osiągnięte, występuje pewne opóźnienie, dlatego uciśnięcia klatki piersiowej prowadzone bez przerw na wentylację skutkują generowaniem znacznie wyższego średniego ciśnienia perfuzji wieńcowej.
Jeśli nie ma osób przeszkolonych w zakresie intubacji, alternatywę stanowią Combitube, maska krtaniowa (LMA), maska krtaniowa typu ProSeal (ProSeal LMA) albo rurka krtaniowa (Laryngeal Tube — LT). Od chwili udrożnienia dróg oddechowych jednym z powyższych przyrządów należy podjąć próbę uciskania klatki piersiowej bez przerw na wentylację. Jeśli pojawi się nadmierny przeciek powietrza, upośledzający wentylację, czynności należy prowadzić z przerwami na oddechy, utrzymując stosunek CV 30 : 2. Podczas wykonywania uciśnięć klatki piersiowej w sposób ciągły, wentyluj płuca z częstością 10 oddechów/min.
Dostęp dożylny i leki
Zapewnij dostęp do żyły jeśli dotychczas nie został wykonany. Pomimo że szczytowe stężenie leków jest wyższe, a czas dotarcia do krążenia centralnego krótszy gdy leki wstrzykuje się do cewnika umieszczonego w żyle centralnej w porównaniu z żyłą obwodową , założenie centralnego dostępu dożylnego wymaga przerwania zabiegów resuscytacyjnych i jest obarczone ryzykiem powikłań. Kaniulacja żyły obwodowej jest szybsza, prostsza do wykonania i bezpieczniejsza. W ślad za lekiem podanym obwodowo należy wstrzyknąć co najmniej 20 ml płynu i unieść´ kończynę na 10–20 sekund aby ułatwić przedostanie się leku do krążenia centralnego.
Dostęp doszpikowy
Jeżeli uzyskanie dostępu do żyły jest trudne albo niemożliwe, rozważ drogę doszpikową. Pomimo iż zwykle rozważana jako alternatywa dostępu dożylnego u dzieci, u dorosłych również może być skuteczna. Leki podane doszpikowo osiągają pożądane stężenie w osoczu w czasie porównywalnym z lekami wstrzykniętymi do żyły centralnej. Dostęp doszpikowy umożliwia ponadto aspirację szpiku do badań, takich jak gazometria krwi żylnej, pomiar poziomu elektrolitów i stężenia hemoglobiny.
Dostęp dotachawczy
Jeżeli nie można uzyskać ani dostępu dożylnego, ani doszpikowego, niektóre leki można podać drogą dotchawiczą. Jednakże stężenie, które osiągnie w surowicy lek podany dotchawiczo jest nieprzewidywalne, a optymalna dawka dotchawicza większości leków nieznana. Podczas resuscytacji dawka adrenaliny podana dotchawiczo jest 3 do 10 razy wyższa niż dawka dożylna. Niektóre badania na zwierzętach sugerują, że niższy poziom adrenaliny osiągany wtedy, gdy lek jest podawany dotchawiczo może wywoływać przejściowy efekt b-adrenergiczny, który spowoduje spadek ciśnienia i obniżenie ciśnienia perfuzji wieńcowej. Dawka adrenaliny podawanej dotchawiczo wynosi 3 mg, rozcieńczone w minimum 10 ml wody do iniekcji. Rozcieńczenie wodą zamiast solą fizjologiczną może spowodować lepszą absorpcję leku. Roztwory z ampułkostrzykawek nadają się do tych celów.
Adrenalina
Pomimo powszechnego stosowania adrenaliny podczas resuscytacji i licznych badań z wykorzystaniem wazopresyny, nie ma badań kontrolnych z placebo, które wykazałyby, że rutynowe zastosowanie jakiegokolwiek presora na którymkolwiek z etapów zatrzymania krążenia u ludzi zwiększa przeżycie do wypisu ze szpitala. Obecnie zgromadzone dowody nie przemawiają ani za, ani przeciw rutynowemu stosowaniu konkretnych leków ani sekwencji leków. Mimo braku danych z badań dotyczących ludzi, stosowanie adrenaliny jest cięgle zalecane, głównie na podstawie wyników badań na zwierzętach. Działanie a-adrenergiczne adrenaliny powoduje skurcz naczyń , który zwiększa ciśnienie perfuzji mózgowej i wieńcowej. Większy przepływ wieńcowy powoduje wzrost częstości fal VF i powinien zwiększyć szanse przywrócenia krążenia po defibrylacji. Optymalny czas trwania zabiegów resuscytacyjnych i liczba defibrylacji, które powinny poprzedzić podaż leków są nieznane.
Opierając się na ustaleniach ekspertów, jeśli VF/VT utrzymuje się po dwóch wyładowaniach podaj adrenalinę i powtarzaj podczas zatrzymania krążenia co 3–5 minut, i nie przerywaj podstawowych zabiegów resuscytacyjnych aby podać leki.
Leki antyarytmiczne
Nie ma dowodów, że rutynowa podaż jakiegokolwiek leku antyarytmicznego w czasie zatrzymania krążenia u ludzi zwiększa przeżycie do wypisu ze szpitala. W porównaniu z placebo i lidokainą, zastosowanie amiodaronu w opornym na defibrylację migotaniu komór poprawia krótkoterminowe wyniki przeżycia do przyjęcia do szpitala. W analizowanych badaniach leki antyarytmiczne włączano, gdy VF/VT utrzymywały się pomimo wykonania co najmniej 3 defibrylacji; jednakże stosowano je, wykonując wyładowania w seriach po trzy. Nie ma danych dotyczących zastosowania amiodaronu w opornym na defibrylację VF/VT gdy wykonuje się pojedyncze wyładowania. Opierając się na ustaleniach ekspertów przyjmuje się, że jeśli VF/VT utrzymuje się po trzech defibrylacjach należy podać 300 mg amiodaronu dożylnie w bolusie. W nawracającym lub opornym VF/VT można podać kolejną dawkę 150 mg, a następnie włączyć wlew 900 mg w ciągu 24 godzin. Jeśli amiodaron jest niedostępny, alternatywę stanowi lidokaina 1/ml/kg, ale nie zlecaj lidokainy gdy już podano amiodaron.
Magnez
Mimo że rutynowe stosowanie magnezu w zatrzymaniu krążenia nie poprawia przeżycia, w opornym na leczenie VF, jeśli istnieje podejrzenie hipomagnezemii (np. pacjent, który przyjmował diuretyki powodujące utratę potasu) podaj magnez (8 mmol = 4 ml 50% siarczanu magnezu albo 2 g).
Wodorowęglan sodu
Podaż wodorowęglanu sodu rutynowo podczas zatrzymania krążenia i zabiegów resuscytacyjnych (w szczególności w NZK poza szpitalem) czy po powrocie spontanicznego krążenia nie jest zalecana. Podaj wodorowęglan (50 mmol) gdy do NZK dochodzi w przebiegu hiperkaliemii albo przedawkowania trójcyklicznych antydepresantów; w zależności od stanu klinicznego i wyników gazometrii powtórz dawkę.
Uporczywe migotanie komór
Jeżeli VF się utrzymuje, rozważ zmianę położenia łyżek. Przeanalizuj wszystkie potencjalnie odwracalne przyczyny zatrzymania krążenia (patrz dalej) i staraj się je ewentualnie leczyć. Czas trwania każdej indywidualnej resuscytacji jest przedmiotem klinicznej oceny — bierze się pod uwagę okoliczności i szanse powodzenia zabiegów. Zwykle, jeśli uznaje się za celowe rozpoczęcie resuscytacji, warto prowadzić ją tak długo, jak utrzymuje się migotanie komór.
Rytmy nie do defibrylacji (PEA i asystolia)
(patrz elektrokardiografia w ratownictwie)
Aktywność elektryczna bez tętna (PEA) jest definiowana jako aktywność elektryczna serca, której nie towarzyszy obecność fali tętna. Pacjenci często mają jeszcze mechaniczne skurcze mięśnia sercowego, ale są one zbyt słabe by wywołać badalne tętno czy ciśnienie. PEA często jest powodowana przez odwracalne przyczyny i można ją leczyć gdy te przyczyny zostaną zidentyfikowane i skorygowane (patrz niżej). Szanse przeżycia NZK w mechanizmie asystolii lub PEA są niewielkie, chyba że znajdzie się i skutecznie wyleczy odwracalną przyczynę.
Jeżeli po rozpoczęciu monitorowania pojawi się asystolia lub PEA, rozpocznij BLS 30 : 2 i podaj adrenalinę tak szybko, jak tylko uzyskasz dostęp do żyły. Jeśli jest to asystolia, sprawdź, nie przerywając BLS, czy elektrody są dobrze podpięte. Asystolia jest stanem, którego dynamika może narastać na skutek skrajnej wagotonii, czemu teoretycznie mogą przeciwdziałać leki wagolityczne; dlatego mimo braku przekonywających dowodów naukowych, że rutynowe stosowanie atropiny w przypadku NZK w mechanizmie systoli zwiększa przeżycie, podaj 3 mg atropiny (dawka wystarczająca do pełnej blokady nerwu błędnego) w asystolii lub PEA z wolną częstością rytmu serca (częstość < 60/min). Tak szybko jak to możliwe zabezpiecz drożność dróg oddechowych aby umożliwić wykonywanie uciśnięć klatki piersiowej bez przerw na wentylację.
Po 2 minutach BLS sprawdź ponownie rytm. Jeżeli nie ma żadnej aktywności elektrycznej (asystolia), albo wygląd zapisu się nie zmienił, natychmiast wróć do BLS. Gdy pojawił się zorganizowany rytm, zbadaj tętno. Jeśli nie ma tętna (lub jeśli są co do tego jakiekolwiek wątpliwości) prowadź dalej BLS. Jeśli tętno jest, rozpocznij opiekę poresuscytacyjną. Gdy podczas zabiegów resuscytacyjnych wystąpią oznaki życia, oceń rytm i zbadaj tętno.
Za każdym razem gdy rozpoznasz asystolię, przeanalizuj zapis rytmu pod kątem obecności załamków P, ponieważ w tym przypadku stymulacja serca może być skuteczna. Nie ma korzyści ze stosowania stymulacji w asystolii.
Jeżeli są jakiekolwiek wątpliwości czy rytm to asystolia, czy niskonapięciowe VF, nie wykonuj defibrylacji; zamiast tego prowadź dalej masaż i wentylację. Próba defibrylacji niskonapięciowego VF, które jest trudne do odróżnienia od asystolii, nie przywróci rytmu z perfuzją.
Kontynuacja dobrej jakości BLS może zwiększyć amplitudę i częstość VF, a przez to zwiększyć szanse skutecznej defibrylacji i powrotu spontanicznego krążenia. Powtarzanie wyładowań podczas prób defibrylacji domniemanego niskonapięciowego VF pogłębi uszkodzenie mięśnia sercowego, zarówno z powodu bezpośredniego działania elektryczności, jak z powodu spadków przepływu wieńcowego. Jeśli podczas leczenia asystolii czy PEA rytm zmieni się w VF, postępuj według lewej strony algorytmu. W przeciwnym razie prowadź dalej BLS i podawaj adrenalinę co 3–5 minut (co drugą pętlę algorytmu).
Potencjalnie odwracalne przyczyny zatrzymania krążenia
Podczas każdego zatrzymania krążenia muszą być wzięte pod uwagę potencjalne przyczyny lub stan, w stosunku do których istnieje specyficzne leczenie. Aby ułatwić zapamiętanie podzielono je na 2 grupy po 4, w zależności od litery, na jaka się zaczynają: H lub T.
Cztery H
Hipoksja. Zminimalizuj ryzyko hipoksji upewniając się, że płuca pacjenta są adekwatnie wentylowane 100% tlenem. Sprawdź, czy klatka piersiowa wystarczająco się unosi i osłuchaj obustronnie szmery oddechowe. Sprawdź ostrożnie, czy rurka intubacyjna nie została błędnie umieszczona w oskrzelu lub w przełyku.
Hipowolemia. Aktywność elektryczna bez tętna, powodowana hypowolemią jest zwykle skutkiem krwotoku. Może ją poprzedzać uraz, krwawienie z przewodu pokarmowego lub pękniecie tętniaka aorty. Należy szybko przywrócić objętość śródnaczyniową, a równocześnie operacyjnie zahamować krwawienie.
Hiperkaliemią, hipokaliema, hipokalcemia
Kwasice i inne zaburzenia metaboliczne wykrywa się za pomocą testów lub wskazuje na nie wywiad zebrany od pacjenta, np. niewydolność nerek. Znaczenie diagnostyczne może mieć 12- odprowadzeniowe EKG. W przypadku hiperkaliemii, hipokalcemii i nadużycia blokerów kanału wapniowego wskazana jest dożylna podaż chlorku wapnia.
Hipotermia. Podejrzewaj hipotermię w każdym przypadku tonięcia; używaj termometru o odpowiednim zakresie skali.
Cztery T
Odma prężna
Pierwotną przyczyną PEA może być odma prężna, powstała np. w następstwie prób umieszczenia cewnika w żyle centralnej. Rozpoznanie stawia się klinicznie. Odbarcz szybko odmę nakłuwając klatkę piersiową igłą, a następnie załóż dren do klatki piersiowej.
Tamponada serca
Trudno rozpoznać tamponadę serca, ponieważ typowe objawy, jak poszerzone żyły szyjne i hipotensja, są˛ zwykle przesłonięte przez samo zatrzymanie krążenia. Zatrzymanie krążenia po penetrującym urazie klatki piersiowej budzi mocne podejrzenie tamponady i stanowi wskazanie do nakłucia worka osierdziowego albo torakotomii ratunkowej.
Toksykologia
Przypadkowe lub zamierzone zażycie toksycznej substancji lub środka terapeutycznego, przy braku charakterystycznego wywiadu, można wykryć wyłącznie za pomocą testów laboratoryjnych. Jeżeli są wskazania, należy podać antidotum, ale w większości przypadków leczenie jest objawowe.
Zatorowość płucna
Masywny zator tętnicy płucnej jest najczęstszą przyczyną mechanicznej lub zatorowo-zakrzepowej przeszkody w krążeniu. Jeśli podejrzewasz, że do zatrzymania krążenia doszło wskutek zatoru tętnicy płucnej, rozważ natychmiastowe podanie leku trombolitycznego.
OSTRA NIEWYDOLNOŚĆ ODDECHOWA
W pomocy przedlekarskiej zaleca się utrzymywanie drożności dróg oddechowych oraz ewentualnej sztucznej wentylacji znanymi metodami oraz wezwanie zespołu ratownictwa medycznego.
Tak jak w pomocy przedlekarskiej w zależności od stanu pacjenta należy zadbać o drożność dróg oddechowych z zastosowaniem odpowiedniego sprzętu. Intubacja dotchawicza zwykle jest konieczna u chorych z uszkodzeniem dróg oddechowych lub chorych którzy nie są zdolni do utrzymania ich drożności. Po zapewnieniu drożności podstawowe znaczenie ma dostarczanie tlenu i utrzymywanie odpowiedniej wentylacji. chorym należy podawać tlen w takiej ilości aby można było uzyskać wysycenie tlenem krwi tętniczej co najmniej 90%.
U chorych zaintubowanych podawanie tlenu należy zaczynać od od stężenia wynoszącego 100 % odpowiednio zmniejszając, adekwatnie do wyników bada gazometrii.
U chorych nie zaintubowanych można stosować różne metody podaży tlenu: przez cewnik donosowy, maskę twarzową. Stężenie tlenu podawanego tymi drogami jest zmienne, aby zapewnić wysokie stężenie należy stosować maski twarzowe bezzwrotne.
Oprócz tlenoterapii stosuje się wentylację mechaniczną jeżeli pH krwi tętniczej jest niższe niż 7,30 przy pomocy intubacji i użycia respiratora.
Pacjentowi zakładamy wkłucia do żył obwodowych zapewniające choremu podawanie płynów i leków.
Leczenie ukierunkowane jest na przyczynę ostrej niewydolności oddechowej. W niektórych przypadkach leczenie choroby podstawowej (np. nitrogliceryna, i leki moczopędne w zastoinowej niewydolności krążenia, wziewne betamimetyki w astmie oskrzelowej, czy drenaż jamy opłucnej w wypadku odmy opłucnowej lub krwiaka opłucnej) może prowadzić do ustąpienia niewydolności oddechowej bez konieczności intubacji.
Wszyscy chorzy z ostrą niewydolnością oddechową na oddział intensywnej opieki medycznej OIOM. Chorzy u których stan kliniczny jest wyrównany, ale są narażeni na ryzyko wystąpienia niewydolności oddechowej, także powinni być skierowani na OIOM lub inny mający możliwość stałego monitorowania chorego.
ZATOR TĘTNICY PŁUCNEJ
W pomocy przedlekarskiej zaleca się utrzymywanie drożności dróg oddechowych oraz ewentualnej sztucznej wentylacji znanymi metodami oraz wezwanie zespołu ratownictwa medycznego.
Nasilenie objawów u poszczególnych chorych z zatorowością płucną bywa różne: od nieznacznie nasilonych do zatrzymania krążenia.
Podstawowe znaczenie ma zapewnienie drożności światła dróg oddechowych i utrzymanie prawidłowego oddychania i krążenia. u wszystkich chorych należy stosować tlenoterapię. jeżeli pomimo podawania krystaloidów utrzymuje się niskie ciśnienie tętnicze krwi, to należy zastosować leki podwyższające ciśnienie tętnicze np. Dopaminę dożylnie w dawce 5 μg/kg m.c./min. celem utrzymania odpowiedniego ciśnienia tętniczego krwi.
Leczenie przeciwzakrzepowe stosuje się u większości chorych z zatorowością płucną leczeniu przeciwzakrzepowym stosuje się dożylnie Heparyn. Początkową dawkę 5000-10000 j. (100 j./kg m.c.) podaje się uderzeniowo dożylnie (bolus), a następnie podaje się w dawce 1000 j./h (18 j./kg m.c./h) we wlewie kroplowym. U chorego, u którego obraz kliniczny wskazuje z dużym prawdopodobieństwem na zatorowość płucną, leczenie heparyną należy rozpocząć jeszcze przed zyskaniem potwierdzenia rozpoznania.
Przeciwwskazaniami bezwzględnymi do stosowania leczenia przeciwzakrzepowego są: występujące w danej chwili krwawienia, uszkodzenia śródczaszkowe lub znacznie i nie leczone nadciśnienie tętnicze krwi. Względnymi przeciwwskazaniami są: niedawno przebyty udar mózgu, niedawno przeprowadzony duży zabieg chirurgiczny, zaawansowana niewydolność wątroby lub nerek, bakteryjne zapalenie wsierdzia lub skaza krwotoczna.
Dalszym leczeniem jest leczenie trobolityczne (Streptokinaza, Urokinaza, tkankowy aktywator plazminogenu Agrastat), może ono być zastosowane u tych chorych z zatorowością płucną u których nie występują zaburzenia hemodynamiczne.
U chorych z zatorowością płucną, u których są przeciwwskazania do leczenia przeciwzakrzepowego, można wprowadzić filtry (Greenfielda) do żyły czczej dolnej. Zabieg ten wykonują angiochirurdzy lub radiolodzy specjalizujący się w procedurach inwazyjnych. Filtr taki można zastosować u chorych z nawracającą zatorowością płucną pomimo właściwego leczenia przeciwzakrzepowego.
Inną metodą leczenia jest przeprowadzenie chirurgicznej embolektomii, polegające na usunięciu zatoru z tętnicy płucnej. Zabieg ten u chorych hemodynamicznie niestabilnych bywa obecnie zastępowany przez leczenie trombolityczne.
Oprócz leczenia właściwego stosuje się leczenie wspomagające objawów.
ASTMA OSKRZELOWA, STAN ASTMATYCZNY
W pomocy przedlekarskiej zaleca się utrzymywanie drożności dróg oddechowych oraz ewentualnej sztucznej wentylacji znanymi metodami oraz wezwanie zespołu ratownictwa medycznego.
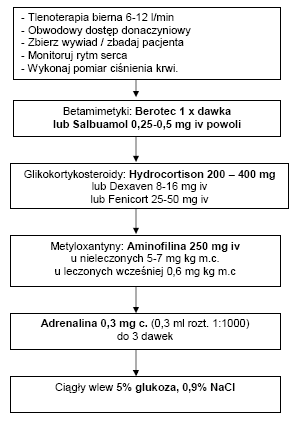
U wszystkich chorych na astmę oskrzelową wskazana jest tlenoterapii w celu utrzymania wysycenia krwi tlenem powyżej 95%.
Podstawowym leczeniem jest leczenie farmakologiczne, które można podzielić na leki standardowe (pierwszego rzutu): wziewne betamimetyki (Berotec, Salutamol) powodują one obniżenie napięcia mięśni gładkich oskrzeli podawane są one co 15-20 min, u osób z ciężkim napadem podawane są w sposób ciągły. Przedawkowanie może prowadzić do wystąpienia tachykardii.
Inną grupą leków są kortykosteroidy powodujące zahamowanie zapalnego komponentu astmy oskrzelowej, są lekami pierwszego rzutu w leczeniu u chorych którzy wolno reagują na betamimetyki. Tutaj podaje się Hydrocortison lub Dexaven, Fenicort.
Lekami drugiego rzuty są leki z grupy matyloksantyn, czyli Aminophylina, Teophylina, Euphylina, jednaj znacznie ograniczono stosowanie ich z powodu częstego występowania objawów ubocznych jej działania. Leczenie Aminophyliną jest polecane u chorych wcześniej leczonych tym preparatem.
Gdy leki pierwszego i drugiego rzutu nie skutkują (szczególnie u młodych pacjentów) w czasie ciężkiego ataku stanu astmatycznego można podać adrenalinę (dorośli 0,3 mg podskórnie, dzieci 0,01 mg/kg m.c.).
Innymi możliwościami są leki wziewne, stosowane jako nebulizacja. Ich zastosowanie w leczeniu chorych na astmę oskrzelową jest ograniczone w czasie ataku ciężkiego stanu astmatycznego.
Wentylacja mechaniczna i intubacja jest wskazana u chorych z zagrażającą niewydolnością oddechową. polecane jest wykonanie intubacji z możliwie dużym światem rurki dotchawiczej, co umożliwia odessanie wydzieliny i zmniejszenie oporu dróg oddechowych.
Rozpoznanie zapalenia płuc u chorego na astmę oskrzelową zwykle jest wskazaniem do szpitala.
OSTRE ZESPOŁY WIEŃCOWE
W pomocy przedlekarskiej zaleca się utrzymywanie drożności dróg oddechowych, zapewnienie pacjentowi dostępu świeżego powietrza oraz ewentualnej sztucznej wentylacji znanymi metodami oraz wezwanie zespołu ratownictwa medycznego.
Ostre stany wieńcowe podzielono na:
- dusznicę bolesną niestabilną (UAP)
- zawał mięśnia sercowego z uniesieniem odcinka ST (STEMI)
- zawał mięśnia sercowego bez uniesienia odcinka ST (NSTEMI)
We wstępne fazie postępowanie jest standardowe (tlen, NTG, MF, ASA), w późniejszej fazie leczenie dostosowane jest do objawów klinicznych wyników badań (troponiny, CK-MB) oraz stanu pacjenta.
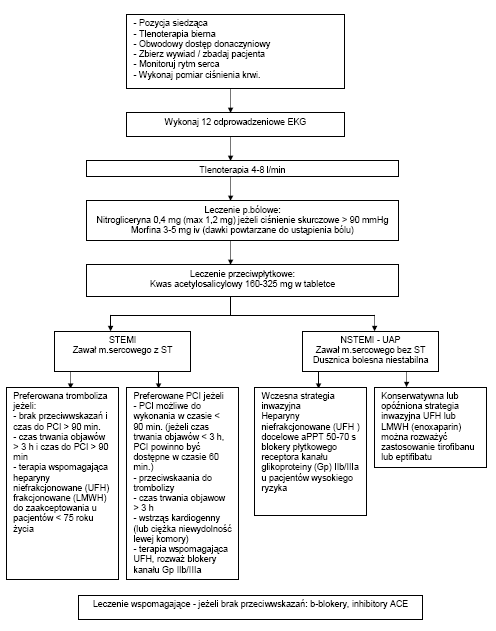
Farmakoterapia wstępna
Tlen
Tlen należy podać (przepływ 4–8 l/min) wszystkim pacjentom z saturacją krwi tętniczej < 90% i/lub w przypadku zastoju w krążeniu płucnym. Nie ma dowodów na odległe korzyści z dodatkowej podaży tlenu. Ponieważ podanie tlenu przyniesie korzyść pacjentom z nierozpoznaną hipoksją, podaje się go wszystkim pacjentom z zawałem mięśnia sercowego z uniesieniem odcinka ST (STEMI).
Nitraty
Nitrogliceryna jest skutecznym lekiem w przypadku wieńcowego bólu w klatce piersiowej. Wpływa również korzystnie na układ krążenia, np. poszerzenie łożyska żylnego, rozkurcz tętnic wieńcowych oraz, w mniejszym stopniu, tętnic obwodowych. Nitrogliceryna może być podana gdy skurczowe ciśnienie krwi jest powyżej 90 mm Hg oraz występują dolegliwości bólowe w klatce piersiowej. Podanie nitrogliceryny może być korzystne w leczeniu ostrego zastoju w krążeniu płucnym. Nie należy używać mitratów u pacjentów z niskim ciśnieniem krwi (< 90 mm Hg skurczowego ciśnienia krwi), zwłaszcza gdy towarzyszy temu bradykardia, i u pacjentów z zawałem dolnej ściany mięśnia sercowego i podejrzeniem zawału prawej komory. Użycie nitratów w tych przypadkach może spowodować znaczne obniżenie ciśnienia krwi i rzutu serca.
Morfina
Morfina jest lekiem z wyboru w przypadku zwalczania bólu opornego na działanie nitratów. Jako lek zwiększający pojemność łożyska żylnego jego użycie może przynieść dodatkowe korzyści w przypadku zastoju w krążeniu płucnym. Morfinę należy podawać w dawkach 3–5 mg dożylnie powtarzanych co kilka minut, aż do ustąpienia bólu.
Kwas acetylosalicylowy
Zaleca się jak najwcześniejsze podanie ASA wszystkim pacjentom z podejrzeniem OZW, za wyjątkiem osób z udokumentowaną alergią na ASA. Wstępna dawka ASA podana doustnie (do rozgryzienia) wynosi 160–325 mg. Inne formy ASA (rozpuszczalna, dotylna) mogą być równie skuteczne co rozgryzione tabletki.
Terapia reperfuzyjna
Terapia reperfuzyjna jest najważniejszym osiągnięciem ostatnich 20 lat w leczeniu AMI. Korzyści z leczenia fibrynolitycznego zmniejszają się z czasem, który upłynął od wystąpienia objawów. Szczególną skuteczność osiąga się rozpoczynając terapię do 3 godzin od ich pojawienia się. Efektywność wczesnych przezskórnych interwencji wieńcowych zależy również od czasu, jakkolwiek w mniejszym stopniu niż fibrynoliza.
Fibroliza przedszpitalna
W przypadku STEMI lub objawów OZW i świeżego LBBB w zapisie EKG korzystne jest podawanie fibrynolityków przed przyjęciem do szpitala. Leczenie fibrynolityczne może być bezpiecznie wdrożone przez przeszkolonych ratowników medycznych, pielęgniarki lub lekarzy przy wykorzystaniu odpowiednich protokołów postępowania. Skuteczność tego leczenia jest najwyższa w pierwszych 3 godzinach od wystąpienia objawów. Efektywne i bezpieczne stosowanie przedszpitalnej trombolizy wymaga, aby dostępne były odpowiednie środki do diagnostyki i leczenia STEMI i jego powikłań . Optymalnym rozwiązaniem byłaby możliwość komunikacji z doświadczonym lekarzem w szpitalu (np. specjalista medycyny ratunkowej lub kardiolog).
U pacjentów z objawami OZW i zmianami o charakterze STEMI w zapisie EKG (lub obecnością świeżego LBBB, czy potwierdzonym zawałem ściany tylnej), którzy zgłaszają się bezpośrednio na oddział ratunkowy należy jak najszybciej rozpocząć leczenie fibrynolityczne. Alternatywą tego sposobu postępowania może być przezskórna interwencja wieńcowa przeprowadzona w ciągu 90 minut.
Personel medyczny stosujący fibrynolizę musi mieć świadomość ryzyka oraz przeciwwskazań do jej wdrożenia. Pacjenci z rozległym zawałem mięśnia sercowego (np. posiadający rozległe cechy niedokrwienia w zapisie EKG) należą do grupy chorych, u których leczenie fibrynolityczne może przynieść największe korzyści. Fibrynoliza jest terapią dającą mniejsze efekty w przypadku niedokrwienia w zakresie ściany dolnej, niż w zakresie ściany przedniej. Starsi pacjenci należą do grupy o większej śmiertelności, jakkolwiek całkowita korzyść z fibrynolizy jest porównywalna z wynikami tego sposobu postępowania u młodszych pacjentów. U osób powyżej 76. roku życia istnieje zwiększone ryzyko krwawienia wewnątrzczaszkowego jako powikłania fibrynolizy.
Całkowita korzyść z trombolizy jest przez to zmniejszona. Ryzyko krwawienia wewnątrzczaszkowego zwiększa się w grupie pacjentów z wartościami skurczowego ciśnienia krwi powyżej 180 mm Hg. Tak zaawansowane nadciśnienie tętnicze jest względnym przeciwwskazaniem do stosowania fibrynolizy. Uboczne działanie fibrynolizy w postaci krwawienia śródczaszkowego zależy częściowo od stosowanego leku. Całkowita śmiertelność jest mniejsza przy zastosowaniu leków trombolitycznych działających wybiórczo na fibrynę (alteplase, tenecte-plase, reteplase). Możliwość krwawienia wewnątrzczaszkowego jest mniejsza przy stosowaniu streptokinazy. Ryzyko krwawienia śródczaszkowego jest również zwiększone w przypadku wdrożenia leczenia przeciwzakrzepowego, zwłaszcza heparyną.
Interwencje przezskórne
Angioplastyka wieńcowa, z implantacją stentu lub bez, stała się leczeniem z wyboru u pacjentów ze STEMI. Wyższość tego sposobu postępowania nad fibrynolizą wynika z obniżonej śmiertelności, rzadszego występowania udarów oraz dorzutu lub ponownego zawału. Tego rodzaju poprawnę obserwowano gdy PCI było wykonywane przez doświadczone osoby, a czas od przyjęcia do interwencji nie przekraczał 90 minut.
U wszystkich pacjentów ze STEMI i objawami OZW oraz ze świeżym LBBB, u których nie upłynęło więcej niż 12 godzin od wystąpienia dolegliwości, powinno się rozważyć terapię reperfuzyjną (fibrynolizę lub PCI).
Pierwotna PCI jest preferowana u pacjentów, u których od wystąpienia objawów upłynęło więcej niż 3 godziny, a doświadczony zespół może przeprowadzić zabieg do 90 minut od momentu pierwszego kontaktu z pacjentem. Ten sposób postępowania jest również preferowany u wszystkich pacjentów z przeciwwskazaniami do stosowania fibrynolizy. Gdy objawy utrzymują się krócej niż 3 godziny, skuteczność leczenia jest zależna od szybkości jego wdrożenia, dlatego wyższość poszczególnych sposobów postępowania (fibrynoliza przedszpitalna, natychmiastowa tromboliza po przyjęciu do szpitala lub pierwotna PCI) nie jest jeszcze jednoznacznie określona.
Leczenie uzupełniające terapie reperfuzją w OZW
Heparyna
Heparyna jest pośrednim inhibitorem trombiny i w połączeniu z ASA wykorzystuje się ją jako uzupełnienie terapii fibrynolitycznej lub pierwotnej PCI. Ten sposób postępowania stanowi istotną cześć leczenia niestabilnej dusznicy bolesnej lub STEMI. Ograniczeniem stosowania niefrakcjonownej heparyny (UFH) jest jej nieprzewidywalny efekt antykoagulacyjny u indywidualnych pacjentów, potrzeba dożylnej podaży leku oraz konieczność monitorowania aPTT. Co więcej, stosowanie heparyny może indukować trombocytopenię. Heparyna niskocząsteczkowa (LMWH) ma bardziej przewidywalne działanie antykoagulacyjne, a częstość występowania trombocytopeni jest mniejsza. Podaje się ją podskórnie bez konieczności laboratoryjnego monitorowania układu krzepnięcia. U pacjentów z upośledzoną funkcją nerek może dojść do kumulacji niskocząsteczkowej heparyny.
Niskocząsteczkowa heparyna (LMWH) podana w ciągu pierwszych 24–36 godzin od epizodu NSTEMI lub UAP obniża całkowitą śmiertelność, obszar zawału i potrzebę pilnej rewaskularyzacji. Wczesne podanie LMWH (enoxaparyny) jest preferowanym sposobem postępowania u pacjentów z UAP i NSTEMI otrzymujących ASA, u których nie planuje się interwencji na naczyniach wieńcowych. Jeżeli w ciągu 24–36 godzin od pojawienia się objawów planuje się takźą interwencje, należy rozważyć (heparynę niefrakcjonowaną) UFH. Docelowa wartość aPTT wynosi 50–70 sekund. Należy unikać zmiennego stosowania UFH i LMWH, ponieważ takie działanie może nasilać powikłania krwotoczne.
Nie ma dowodów korzystnego działania LMWH u pacjentów ze STEMI kwalifikowanych do leczenia inwazyjnego. Podsumowując, LMWH jest zaakceptowaną alternatywą UFH jako terapia uzupełniająca u pacjentów poniżej 75. roku życia, bez znacznego upośledzenia pracy nerek, u których zastosowano fibrynolizę. UFH jest polecana jako terapia uzupełniająca zarówno dla starszych pacjentów, jak i dla pacjentów ze STEMI, u których planuje się rewaskularyzację. Optymalne docelowe wartości aPTT wynoszą 50–70 sekund.
Sposób użycia heparyny (preferowane LMWH) zależy częściowo od używanego leku fibrynolitycznego. Podanie heparyny jest wymagane po krótko działających lekach fibrynolitycznych z powodu hyperkoagulacyjnego efektu z odbicia, jaki ma miejsce w kilka godzin po ich zastosowaniu. Efekt ten nie występuje w przypadku streptokinazy, której czas działania wynosi około 48 godzin.
Inhibitory Glikoproteiny IIB/IIIA
Płytkowy receptor glikoproteiny (Gp) IIB/IIIA bierze udział w typowym torze aktywacji płytek krwi. Syntetyczne substancje eptifibat i tirofiban modulują odwracalnie te receptory, podczas gdy abciximab blokuje je nieodwracalnie.
U pacjentów z UAP/NSTEMI leczonych mechaniczną reperfuzją, połączenie ASA, heparyny oraz inhibitorów Gp IIB/IIIA zmniejsza śmiertelność i nawroty epizodów niedokrwienia. Czynnikami wysokiego ryzyka są nawracające dolegliwości bólowe, niestabilność hemodynamiczna, zaburzenia rytmu, cukrzyca, ostre lub dynamiczne zmiany w EKG, podniesienie poziomu troponin. Podsumowując, inhibitory Gp IIB/IIIA, w połączeniu ze standardowym sposobem leczenia, należy stosować u pacjentów z grupy wysokiego ryzyka, u których planowana jest rewaskularyzacja. Jeżeli nie będzie wykonywana rewaskularyzacja tirofiban i eptifibatide, w połączeniu z ASA i LMWH, mogą być podane pacjentom UAP i NSTEMI z grupy wysokiego ryzyka. Abciximab nie jest podawany gdy nie planuje się PCI.
Clopidogrel
Clopidogrel hamuje nieodwracalnie płytkowy receptor ADP, co powoduje zmniejszenie agregacji płytek. W porównaniu z ASA clopidogrel nie zwiększa ryzyka wystąpienia krwawienia. Podany, oprócz heparyny i ASA, w ciągu 4 godzin od wystąpienia objawów poprawia wyniki leczenia pacjentów z grupy o wysokim ryzyku OZW. Wykazano znaczącą redukcję nawrotów niedokrwienia w okresie 28 dni od PCI jeżeli podano clopidogrel przynajmniej 6 godzin przed interwencją. Pacjentom z OZW, u których stwierdzono podniesienie poziomu markerów uszkodzenia serca w surowicy i/lub zmiany w EKG świadczące o niedokrwieniu należy podać doustnie dawkę wysycająca 300 mg clopidogrelu równolegle z leczeniem standardowym, gdy planuje się leczenie szpitalne lub PCI. Clopidogrel należy podać pacjentom ze STEMI poniżej 50 roku życia otrzymującym terapię fibrynolityczna, ASA i heparynę. 300 mg clopidogrelu może być podane zamiast ASA pacjentom z podejrzeniem OZW, z udokumentowaną alergią lub nietolerancją przewodu pokarmowego na ASA.
B-blokery
Wczesna terapia b-blokerami zmniejsza śmiertelność, częstość występowania kolejnych zawałów oraz pęknięcia mięśnia sercowego, jak również incydentów VF czy nadkomorowych zaburzeń rytmu. Dożylne podanie b-blokerów pacjentom nie przyjmującym wcześniej tych leków doustnie w przypadku przeprowadzenia pierwotnego PCI również obniża śmiertelność. Hemodynamicznie stabilni pacjenci z objawami OZW powinni od razu otrzymać b-bloker dożylnie, z kontynuacją leczenia drogą doustną, chyba że istnieją przeciwwskazania lub lek jest źle tolerowany.
Przeciwwskazaniami do stosowania b-blokerów są: hypotensja, bradykardia, blok przedsionkowo-komorowy II lub III stopnia, umiarkowana lub ciężka niewydolność krążenia i astma. B-bloker należy podać niezależnie od dalszego postępowania rewaskularyzacyjnego.
Inhibitory enzymu ACE
Doustne inhibitory enzymu konwertującego angiotensynę (ACE) zmniejszają śmiertelność´ u pacjentów z AMI, niezależnie, czy stosowano terapię reperfuzyjnejną, czy nie. Korzystny efekt jest najbardziej zaznaczony u pacjentów z zawałem przedniej ściany mięśnia sercowego, towarzyszącym zastojem płucnym lub frakcją wyrzutową < 40%. Nie należy podawać inhibitorów ACE jeżeli skurczowe ciśnienie krwi jest poniżej 100 mm Hg lub gdy znane są przeciwwskazania do użycia leku.
Zaleca się zatem podaż doustną inhibitorów ACE przez pierwsze 24 godziny od początku objawów u pacjentów z AMI, niezależnie od planowanej później terapii reperfuzyjnej.
Statyny
Statyny zmniejszają występowanie MACE (Major Adverse Cardiovascular Events) gdy zostaną podane w ciągu kilku dni od wystąpienia OZW. Jeżeli u pacjentów stosowana jest już terapia statynami, nie należy jej przerywać.
Chorzy z dusznicą bolesną niestabilną przyjęcia do szpitala na odział, celem monitorowania bóli oraz analizy EKG, jeżeli stan chorego jest niestabilny przekazany pacjent zostanie do oddziału OIOM.
OBRZĘK PŁUC
W pomocy przedlekarskiej zaleca się utrzymywanie drożności dróg oddechowych, zapewnienie pacjentowi dostępu świeżego powietrza oraz ewentualnej sztucznej wentylacji znanymi metodami oraz wezwanie zespołu ratownictwa medycznego.
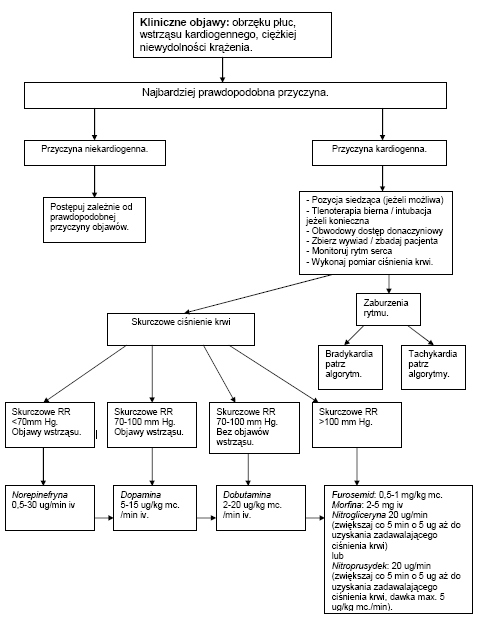
Celem leczenia jest uzyskanie jak najlepszego natlenienia i przerwania błędnego koła prowadzącego do dekompensacji. Leczenie obejmuje obniżenie obciążenia wstępnego, umożliwiające zmniejszenie objętości koncoworozkurczowej i obniżenie ciśnienia końcoworozkurczowego i tym samym zmniejszające obrzęk płuc oraz obniżenie obciążenia następczego poprawiające frakcję wyrzutową i perfuzję tkankową.
W praktyce cele terapii osiąga się przez rozszerzenie naczyń, normalizację ciśnienia tętniczego oraz kontrolę diurezy. Zasady postępowania ALS (BLS) wdraża się na początku, są monitorowane i kontrolowane w dalszym przebiegu.
Tlen podaje się chorym przez cewnik donosowy, ale chorzy z POCHP powinni otrzymywać tlen 100% przez maskę bezzwrotną.
Nitrogliceryna powoduje rozszerzenie żył i tętniczek, wywierając silne dziłanie na naczynia żylne. W pierwszej kolejności podaje się ją podjęzykowo (400 μg lub Nitromint areosol 1 dawka) aż do obniżenia ciśnienia tętniczego poniżej 130 mm Hg lub ustąpienia objawów. Podawanie dożylne rozpoczyna się, jeżeli objawy nie ustępują po podaniu doustnym 3 tabletek (3 dawki areozol). Podawanie nitrogliceryny należy ostrożnie stosować u chorych ze schorzeniami wymagającymi wysokiego ciśnienia tętniczego (zawał ściany dolnej, zespół serca płucnego, kardiomiopatia przerostowa, wada mitralna).
Zastosowanie może mieć również Nitroprusydek sodowy wpływający również na obniżenie ciśnienia tętniczego, stosowany szczególnie u chorych u których podłożem obrzęku płuc jest nadciśnienie tętnicze oraz u chorych wymagających szybkiego obniżenia ciśnienia.
W leczeniu obrzęku płuc mają również zastosowanie diuretyki pętlowe takie ja Furosemid, który dzięki działaniu natriuretycznenu (moczopędne) oraz wcześniejszemu rozszerzeniu naczyń żylnych. Na ogół stosowany jest w dawce 40-100 mg, ale u chorych wcześniej zażywających konieczne bywa zwiększenie dawki.
Tutaj też ma zastosowanie Morfina, zmniejszająca wpływ układu współczulnego i jednocześnie bezpośrednio powoduje rozszerzenie tętniczek i żył. Podaje się w razie potrzeby we wstrzyknięciach dożylnych 2-4 mg.
Leczeniem wspomagającym są leki z grupy batamimetyków (Albuterol), glikozydy naparstnicy (Digoxin), metyloksantyny (Teophylina) i mają zastosowanie w szczególnych przypadkach.
Obrzęk płuc jest schorzeniem o szybko narastających objawach oraz stan pacjenta ulega szybkiemu pogorszeniu, dlatego oprócz leczenia ww. zastosowanie mają leki przeciwwstrząsowe (Levonor, Dopamina, Dobutamina) w zależności od wartości ciśnienia oraz objawów wstrząsu kardiogennego.
Chorzy z powinni zostać przyjęci na oddział intensywnej opieki kardiologicznej.
NADCIŚNIENIE TĘTNICZE, PRZEŁOM NADCIŚNIENIOWY
W pomocy przedlekarskiej zaleca się utrzymywanie drożności dróg oddechowych, zapewnienie pacjentowi dostępu świeżego powietrza oraz ewentualnej sztucznej wentylacji znanymi metodami oraz wezwanie zespołu ratownictwa medycznego.
Leczenie nadciśnienia tętniczego można podzielić na farmakologiczne i nie farmakologiczne:
Leczenie nie farmakologiczne:
- obniżenie masy ciała ma bardzo istotne znaczenie w leczeniu nadciśnienia tętniczego - dotychczasowe badania dowodzą że u chorych z nadciśnieniem i 10% nadwagą obniżenie masy ciała o 5 kg powoduje umiarkowany efekt hipotensyjny (obniżenie ciśnienia) oraz korzystnie wpływa na czynniki ryzyka ( m. innymi insulinooporność, cukrzyca, hiperlipidemia i przerost lewej komory serca)
- ograniczenie spożycia alkoholu do minimum
- zaprzestanie palenia tytoniu w jakiejkolwiek postaci (papierosy, fajka, cygara);
- regularne ćwiczenia fizyczne o umiarkowanym natężeniu , najlepiej szybki spacer lub pływanie - minimum 3-4 razy w tygodniu przez 30-40 min.
- korzystne jest zmniejszenie spożycia soli kuchennej do mniej niż 100 mmol/dzień co odpowiada 6 gram NaCl.
- zmiana diety, a zwłaszcza wprowadzenie ryb, warzyw i owoców (mogą być suszone);
Leczenie farmakologiczne:
- ACE - i - inhibitory konwertazy
- antagoniści wapnia (blokery kanału wapniowego)
- beta - blokery
- leki moczopędne (diuretyki)
- Alfa blokery
Leczenie przełomu nadciśnieniowego nagłych należy rozpocząć natychmiast po ustaleniu rozpoznania. Celem leczenia jest takie obniżenie wartości ciśnienia tętniczego krwi, aby średnie ciśnienie tętnicze (tj. wartość ciśnienia rozkurczowego plus jedna trzecia ciśnienia tętna) obniżyło się o 20-25%. W przebiegu nadciśnienia dochodzi do przewlekłych zaburzeń w autoregulacji przepływu mózgowego, a obniżenie średniego ciśnienia tętniczego o przeszło 25% może spowodować znamienny spadek ciśnienia perfuzji mózgowej i wystąpienie objawów niedokrwienia mózgu.
Leki doustne są stosowane w leczenie zachowawczym, jednak nie są przydatne w leczeniu prawdziwych stanów nagłych, tutaj należy stosować leczenie innymi drogami.
W przełomie nadciśnieniowym mają zastosowanie leki: Nitrogliceryna, ma gwałtowny początek działania, którego siła zależy również od dawki, i czas działania wynoszący kilka minut. U chorych z przełomem powikłanym dusznicą bolesną lub obrzękiem płuc NTG jest lekiem w wyboru. Dawka początkowa wynosi 20-30 μg/min. i może być zwiększana zależnie od działania terapeutycznego (obniżenie ciśnienia tętniczego). Innym lekiem jest Ebrantil, który wykazuje działanie poprzez obniżanie ciśnienia skurczowego i rozkurczowego na skutek zmniejszenia napięcia układu sympatycznego, zmniejsza on opór naczyniowy. Zalecane dawkowanie w szybkim wstrzyknięciu dożylnym 12,5-50 mg, wstrzyknięcia można powtarzać do dawki 100 mg na dobę lub we wlewie dożylnym 200-250 mg w 500 ml 0,9% NaCl. Zapewni to obniżenie wartości ciśnienia do 160 - 170 mm Hg. Celem postępowania w przełomie nie jest obniżanie ciśnienia do wartości normalnych lecz do wartości bezpiecznych, bardzo szybko można obniżyć ciśnienie i doprowadzić do udaru niedorwiennego.
Stosować również można Nitroprusydek sodu, mający bardzo szybki początek działania, silę działania zależną od wielkości dawki oraz krótki czas działania (1-3 minut), jest lekiem z wyboru w stanach nagłych w nadciśnieniu. Zakres dawkowania wynosi 0,5 - 10 μg/kg/min.
Chorzy z powinni zostać przyjęci na oddział celem obserwacji i dalszego leczenia.
CZĘSTOSKURCZE ZAGRAŻAJĄCE ŻYCIU
W pomocy przedlekarskiej zaleca się utrzymywanie drożności dróg oddechowych, zapewnienie pacjentowi dostępu świeżego powietrza oraz ewentualnej sztucznej wentylacji znanymi metodami oraz wezwanie zespołu ratownictwa medycznego.
Poprzednie wytyczne ERC zawierały trzy oddzielne algorytmy postępowania w przypadku częstoskurczu: częstoskurcz z szerokimi zespołami QRS, częstoskurcz z wąskimi zespołami QRS, migotanie przedsionków. W okresie około zatrzymania krążenia podstawowe zasady leczenia są wspólne dla wszystkich częstoskurczów. Z tego powodu utworzono jeden algorytm postępowania.
Jeżeli pacjent jest niestabilny i pogarsza się jego stan, i występują objawy niepokojące wywołane przez częstoskurcz (zaburzenia świadomości, ból w klatce piersiowej, niewydolność serca, hipotensja lub inne objawy wstrząsu) należy natychmiast wykonać kardiowersję.
U pacjentów z niezmienionym chorobowo mięśniem sercowym rzadko występują niepokojące objawy gdy czynność serca jest < 150/min. U osób z upośledzoną funkcją mięśnia sercowego lub obciążającymi schorzeniami towarzyszącymi niepożądane objawy i niestabilność mogą się rozwinąć już przy niższej częstości serca. Jeżeli kardiowersja nie przywróci rytmu zatokowego i pacjent nadal pozostaje niestabilny, należy podać dożylnie 300 mg amiodaronu w ciągu 10–20 minut i ponowić próbę elektrycznej kardiowersji. Po wysycającej dawce można kontynuować wlew tego leku — 900 mg przez 24 godziny.
Wykonywanie kolejnych kardiowersji nie jest zalecane w przypadku nawracających (w ciągu godzin, dni) napadowych (samo ustępujących) epizodów migotania przedsionków. Tego rodzaju zaburzenia rytmu są względnie częste u krytycznie chorych pacjentów, u których występują czynniki wywołujące arytmie (np. zaburzenia metaboliczne, posocznica). Kardiowersja w tym przypadku nie zapobiega ponownemu wystawieniu arytmii. Jeżeli występują kolejne epizody AF (Atrial Fibrillation), należy je leczyć farmakologicznie.
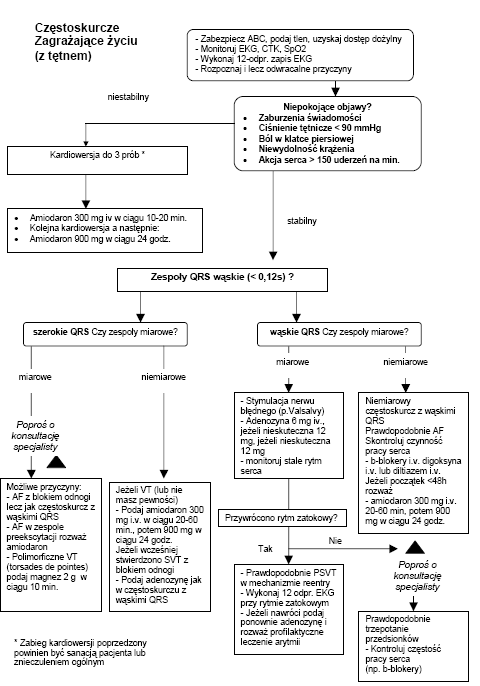
CZĘSTOSKURCZ Z SZEROKIMI ZESPOŁAMI QRS
W przebiegu częstoskurczu z szerokimi zespołami QRS ich szerokość wynosi > 0,12 s i z reguły są one pochodzenia komorowego. Istnieje jednak możliwość, że częstoskurcz z szerokimi zespołami QRS jest pochodzenia nadkomorowego z aberracją przewodnictwa. U niestabilnych pacjentów w okresie około zatrzymania krążenia należy przyjąć, że ten rytm jest pochodzenia komorowego. W przypadku pacjentów stabilnych kolejny krok to ocena miarowości rytmu.
Miarowy częstoskurcz z szerokimi zespołami QRS
Regularny częstoskurcz z szerokimi zespołami QRS jest najczęściej tachykardią komorową lub nadkomorowa tachykardią z blokiem odnogi pęczka Hisa. Stabilna tachykardia komorowa może być leczona amiodaronem podanym dożylnie w dawce 300 mg przez 20–60 minut, a następnie we wlewie 900 mg przez 24 godziny. W przypadku, gdy przyjmuje się, że częstoskurcz to tachykardia nadkomorowa z blokiem odnogi pęczka Hisa należy podać adenozynę i postępować zgodnie z algorytmem dla częstoskurczu z wąskimi zespołami QRS.
Niemiarowy częstoskurcz z szerokimi zespołami QRS
Nieregularny częstoskurcz z szerokimi zespołami QRS jest najczęściej migotaniem przedsionków (AF) z towarzyszącym blokiem odnogi pęczka Hisa. Dokładna analiza zapisu EKG (jeżeli potrzeba z konsultacją specjalistyczną) powinna dać pewne rozpoznanie co do charakteru rytmu. Inną prawdopodobna przyczyną może być migotanie przedsionków z towarzyszącym zespołem preekscytacji (np. u pacjentów z zespołem Wolffa–Parkinsona–White’a - WPW). Istnieje więcej możliwości zmian morfologicznych zespołów QRS niż AF z blokiem odnogi pęczka Hisa. Trzecia możliwością jest polimorficzny VT (np. torsades de pointes), lecz taki rytm relatywnie rzadko występuje bez niepokojących objawów.
Podczas oceny i leczenia niemiarowego VT należy szukać pomocy specjalisty. W przypadku rozpoznania AF z blokiem odnogi pęczka Hisa należy postępować zgodnie z algorytmem leczenia AF. Przy podejrzeniu obecności AF z zespołem preekscytacji (lub trzepotania przedsionków) należy unikać stosowania adenozyny, digoksyny, werapamilu i diltiazemu. Leki te blokują przewodnictwo przedsionkowo-komorowe i mogą nasilić przewodzenie drogą dodatkową. W tym przypadku najbezpieczniejszym sposobem postępowania jest elektryczna kardiowersja.
Leczenie torsades de pointes trzeba rozpocząć od zaprzestania podaży leków wydłużających odstęp QT. Korzystne jest wyrównanie zaburzeń elektrolitowych, szczególnie hypokaliemii. Należy podać 2 g siarczanu magnezu dożylnie w ciągu 10 minut. Zalecana jest konsultacja specjalistyczna, ponieważ aby zapobiec nawrotowi częstoskurczu (np. overdrive pacing) mogą być wskazane inne metody postępowania. W przypadku wystąpienia objawów niepokojących, co zdarza się często, należy natychmiast wykonać kardiowersję, a przy braku tętna - defibrylację zgodnie z algorytmem zatrzymania krążenia.
CZĘSTOSKURCZ Z WĄSKIMI ZESPOŁAMI QRS
Miarowy częstoskurcz z wąskimi zespołami QRS może występować jako:
- Tachykardia zatokowa.
- Częstoskurcz z węzła zatokowo-przedsionkowego z towarzyszącym zjawiskiem Re-entry (AVNRT AV nodal re-entry tachycardia), najczęstszy typ SVT.
- Częstoskurcz przedsionkowo-komorowy ze zjawiskiem re-entry (AVRT w przebiegu do zespołu WPW).
- Trzepotanie przedsionków z regularnym blokiem przedsionkowo-komorowym (zwykle 2:1).
- Niemiarowy częstoskurcz z wąskimi zespołami QRS najczęściej jest AF lub czasem trzepotaniem przedsionków ze zmiennym blokiem przedsionkowo-komorowym.
Miarowy częstoskurcz z wąskimi zespołami QRS
Tachykardia zatokowa
Tachykardia zatokowa jest częsta fizjologiczną odpowiedzią organizmu miedzy innymi na wysiłek fizyczny lub niepokój. W przebiegu choroby stan ten może wywoływać wiele bodźców, takich jak: ból, gorączka, anemia, utrata krwi, niewydolność krążenia. Leczenie powinno być przyczynowe, gdyż inne próby zwolnienia rytmu pogorszą stan chorego.
AVNRT i AVRT (napadowy SVT)
AVNRT jest najczęstszą postacią napadowego SVT. Występuje on często u osób bez innych schorzeń mięśnia sercowego i stosunkowo rzadko w okresie około zatrzymania krążenia. W zapisie EKG obecny jest częstoskurcz z wąskimi zespołami QRS, często bez widocznej aktywności przedsionków. Częstość tego rytmu przekracza zwykle typową częstość dla rytmu zatokowego (60–120/min). Przebieg zaburzenia jest zazwyczaj łagodny, chyba, że towarzyszy mu strukturalne uszkodzenie serca lub choroba niedokrwienna. Może ono jednak wywoływać alarmujące dla pacjenta objawy.
Tachykardia przedsionkowo-komorowa ze zjawiskiem re-entry (AVRT) występuje u pacjentów z zespołem WPW i z reguły przebiega również łagodnie, jeżeli nie współtowarzyszy temu inna strukturalna choroba serca. Częstym typem AVRT jest regularna tachykardia z wąskimi zespołami QRS bez widocznej aktywności przedsionków w zapisie EKG.
Trzepotanie przedsionków z regularnym blokiem przedsionkowo-komorowym (często blok 2 : 1)
Trzepotanie przedsionków z regularnym blokiem przedsionkowo-komorowym (często 2 : 1) generuje częstoskurcz z wąskimi zespołami QRS i trudną do jednoznacznej oceny aktywnością przedsionków czy falą F trzepotania. W konsekwencji może ono być początkowo trudne do odróżnienia od AVNRT i AVRT. Kiedy trzepotaniu przedsionków z blokiem 2 : 1 lub nawet 1 : 1 towarzyszy blok odnogi pęczka Hisa, generowany częstoskurcz z szerokimi zespołami QRS może być trudny do odróżnienia od VT. Leczenie tego rytmu jako VT najczęściej będzie skuteczne lub doprowadzi do zwolnienia czynności komór i właściwej identyfikacji rytmu. Najbardziej typowy obraz trzepotania przedsionków to rytm z częstością przedsionków około 300/min, a wiec przy obecności bloku 2 : 1 będzie obecna tachykardia około 150/min. Znacznie szybsze rytmy (170/min lub więcej) rzadko są wywoływane przez trzepotanie przedsionków z blokiem 2 : 1.
Leczenie miarowego częstoskurczu z wąskimi zespołami QRS
W przypadku niestabilnego pacjenta, u którego rozwinęły się objawy niewydolności związane z arytmią, należy wykonać kardiowersję elektryczną. Uzasadnione jest podanie niestabilnym pacjentom adenozyny w czasie gdy przygotowuje się kardiowersję, jakkolwiek nie należy opóźniać jej wykonania jeśli adenozyna nie przyniesie pożądanego efektu. Kiedy pacjent jest stabilny należy postępować w poniżej przedstawiony sposób:
Należy rozpocząć stymulację nerwu błędnego. Masaż zatoki tętnicy szyjnej lub wykonanie próby Valsalvy są skuteczne w jednej czwartej przypadków napadowego SVT. Próba Valsalvy (nasilony wydech przy zamkniętej głośni) w ułożeniu na plecach może być najbardziej efektywna techniką. Praktycznym sposobem jej wykonania może być poproszenie pacjenta o próbę „nadmuchania” strzykawki 20 ml tak, aby przesunął się tłok. W przypadku obecności szmeru nad tętnica szyjną nie należy wykonywać masażu zatoki. Pękniecie blaszki miażdżycowej w tej okolicy może spowodować zator i w konsekwencji zawał mózgu. W przebiegu ostrego niedokrwienia mięśnia sercowego lub w obecności zatrucia naparstnicą nagle występująca bradykardia może wywołać VF. Należy wykonywać zapis rytmu (preferowany zapis wieloodprowadzeniowy) podczas każdej próby stymulacji nerwu błędnego. U pacjentów z trzepotaniem przedsionków dojdzie często do zwolnienia czynności komór i uwidoczni się fala F trzepotania.
Jeżeli arytmia nadal utrzymuje się i nie jest to trzepotanie przedsionków należy podąć adenozynę. Dawka 6 mg powinna być podana jako szybki, dożylny bolus. Podczas każdorazowej podaży leku zalecane jest wykonanie zapisu EKG (preferowany zapis wieloodprowadzeniowy). Jeżeli dojdzie tylko do przejściowego zwolnienia czynności komór, należy poszukać aktywności przedsionków: trzepotania przedsionków lub częstoskurczu przedsionkowego i odpowiednio je leczyć. W przypadku braku odpowiedzi na 6 mg adenozyny należy podać kolejny bolus 12 mg, gdy nadal brak reakcji - jeszcze jedną dawkę 12 mg. Pozytywne efekty stymulacji nerwu błędnego lub użycia adenozyny wskazuje na to, że był to najprawdopodobniej epizod AVNRT lub AVRT.
Takich pacjentów należy nadal monitorować pod kątem dalszych zaburzeń rytmu. Nawroty arytmii zaleca się leczyć stosując adenozynę lub dłużej działające leki blokujące przewodnictwo przedsionkowo-komorowe (np. diltiazem lub b-bloker).
Stymulacja nerwu błędnego lub zastosowanie adenozyny w ciągu kilku sekund powinny zakończyć epizod AVNRT lub AVRT. Niepowodzenie w leczeniu miarowego częstoskurczu z wąskimi zespołami QRS po podaniu adenozyny sugeruje, iż może być to częstoskurcz przedsionkowy lub trzepotanie przedsionków.
Jeżeli są przeciwwskazania do stosowania adenozyny lub jest nieskuteczna (bez potwierdzenia, że mamy do czynienia z trzepotaniem przedsionków) należy podać bloker kanału wapniowego (np. werapamil 2,5–5 mg dożylnie przez 2 min).
Niemiarowy częstoskurcz z wąskimi zespołami QRS
Niemiarowy częstoskurcz z wąskimi zespołami QRS najczęściej jest AF z niekontrolowaną odpowiedzią komór lub, rzadziej, trzepotaniem przedsionków ze zmiennym blokiem przedsionkowo-komorowym. Należy dokonać zapisu EKG celem identyfikacji rytmu. Gdy pacjent jest niestabilny, z objawami niewydolności wywołanymi arytmią, należy wykonać kardiowersję elektryczną. Kiedy brak jest objawów niewydolności zalecane postępowanie obejmuje:
- farmakologiczną kontrolę częstości rytmu,
- umiarowienie przy użyciu leków (farmakologiczna kardiowersja),
- umiarowienie przez elektryczną kardiowersję,
- leczenie zapobiegające powikłaniom (np. antykoagulacja).
Aby wdrożyć najbardziej korzystne dla danego pacjenta leczenie należy uzyskać opinię specjalisty. Im dłużej u pacjenta występuje AF, tym większe jest prawdopodobieństwo powstania skrzepliny w przedsionku.
U pacjentów, u których epizod AF trwa powyżej 48 godzin nie powinno się stosować kardiowersji (zarówno elektrycznej jak i farmakologicznej) dopóki nie wdroży się pełnego leczenia antykoagulacyjnego lub nie wykluczy przezprzełykowym badaniem echokardiograficznym obecności skrzepliny w przedsionku.
Jeżeli celem leczenia jest kontrola częstości rytmu postępowanie obejmuje podaż b-blokerów, digoksyny, magnezu lub kombinacje powyższych. Gdy czas trwania epizodu AF jest niższy niż 48 godzin i dąży się do umiarowienia, można zastosować amiodaron (300 mg dożylnie przez 20–60 min, a następnie we wlewie 900 mg przez 24 godz.). Ibutilide lub flekainid mogą być także używane w tym celu, lecz zalecana jest konsultacja specjalistyczna przed ich zastosowaniem. Jednym ze sposobów postępowania u tych pacjentów jest elektryczna kardiowersja, bardziej skuteczna niż kardiowersja farmakologiczna.
W przypadku pacjentów z AF i współistniejącym zespołem WPW zalecana jest konsultacja specjalistyczna.
U pacjentów z zespołem preekscytacji i towarzyszącym AF lub trzepotaniem przedsionków należy unikać stosowania adenozyny, diltiazemu, werapamilu lub digoksyny, ponieważ leki te mogą, blokując przewodnictwo przedsionkowo-komorowe, względnie nasilić zjawisko preekscytacji.
KARDIOWERSJA ELEKTRYCZNA
Jeżeli elektryczna kardiowersja jest używana do leczenia komorowych lub nadkomorowych tachyarytmii, wyładowanie musi być zsynchronizowane z załamkiem R. Unikanie dostarczenia energii podczas trwania załamka T, okresu refrakcji, minimalizuje ryzyko indukcji migotania komór. Przed wykonaniem kardiowersji u przytomnych pacjentów należy zastosować sedację lub wykonać znieczulenie ogólne. Leczenie częstoskurczu z szerokimi zespołami QRS i migotania przedsionków należy rozpocząć od energii 200 J dla defibrylatorów jednofazowych lub 120–150 J w przypadku dwufazowych. Przy braku efektu zwiększa się energię. Trzepotanie przedsionków i napadowy częstoskurcz nadkomorowy często można skutecznie leczyć niższymi energiami - 100 J dla defibrylatorów jednofazowych lub 70–120 J dla dwufazowych. Jeżeli pacjent, u którego występuje częstoskurcz jest stabilny (nie ma żadnych niepokojących objawów powodowanych tachykardią) i nie pogarsza się jego stan, czas pozwala na ocenę rytmu za pomocą 12-odprowadzeniowego EKG oraz na wybór sposobu leczenia. Osoba przeszkolona w zakresie ALS może nie posiadać specjalistycznej wiedzy dotyczącej dokładnej oceny tachykardii, lecz powinna rozróżniać tachykardię zatokową od częstoskurczu z wąskimi i szerokimi zespołami QRS. W przypadku stabilnego pacjenta zwykle jest czas aby szukać pomocy specjalisty.
W przypadku, gdy stan pacjenta ulega znacznemu pogorszeniu należy natychmiast wykonać kardiowersję elektryczną. U pacjentów obciążonych istotnymi schorzeniami współtowarzyszącymi w przypadku objawowej tachykardii należy równolegle leczyć choroby towarzyszące.
BRADYKARDIA
W pomocy przedlekarskiej zaleca się utrzymywanie drożności dróg oddechowych, zapewnienie pacjentowi dostępu świeżego powietrza oraz ewentualnej sztucznej wentylacji znanymi metodami oraz wezwanie zespołu ratownictwa medycznego.
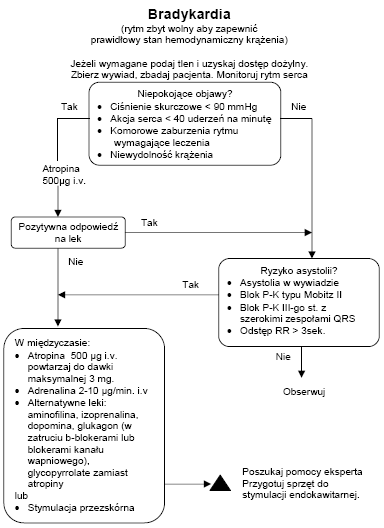
Bradykardię dokładnie definiuje się jako czynność serca < 60/min, jakkolwiek bardziej pomocne jest klasyfikowanie bradykardii jako bezwzględnej < 40/min lub względnej, gdy czynność serca jest relatywnie zbyt wolna dla aktualnego stanu hemodynamicznego pacjenta. Pierwszym krokiem w leczeniu bradykardii jest ocena czy pacjent jest stabilny. Poniższe objawy niepożądane mogą świadczyć o niestabilności:
- skurczowe ciśnienie krwi < 90 mm Hg,
- czynność serca < 40/min,
- komorowe zaburzenia rytmu wymagające leczenia,
- niewydolność serca.
W przypadku obecności objawów niepożądanych należy podać atropinę 500 μg dożylnie i, jeżeli to konieczne, powtarzać tę dawkę co 3–5 minut do całkowitej dawki 3 mg. Dawki atropiny poniżej 500 μg paradoksalnie mogą jeszcze zwolnić rytm serca. W przypadku ostrego niedokrwienia lub zawału mięśnia sercowego należy rozważnie używać atropiny, gdyż przyspieszenie czynności serca może nasilić niedokrwienie i zwiększyć obszar zawału. Kolejnym krokiem, po osiągnięciu zadowalającego skutku lub u stabilnego pacjenta, jest ocena ryzyka wystąpienia asystolii. Wskazują na to:
- niedawno przebyty epizod asystolii,
- blok przedsionkowo-komorowy typu Möbitz II,
- całkowity (III stopnia) blok serca (zwłaszcza gdy obecne są szerokie zespoły QRS lub wyjściowo czynność serca < 40/min),
- pauzy między zespołami QRS dłuższe niż 3 sekundy.
W przypadku ryzyka asystolii często wymagana jest stymulacja. To samo dotyczy wolnych rytmów opornych na działanie atropiny gdy stan pacjenta jest niestabilny. W tych okolicznościach docelowym leczeniem jest założenie elektrody endokawitarnej. By poprawić stan pacjenta, podczas oczekiwania na wykonanie tej procedury, można wykonać co najmniej jedną z poniższych interwencji:
- stymulacja przezskórna,
- wlew adrenaliny w przepływie 2–10 μg/min miareczkowany do uzyskania poprawy stanu pacjenta.
W objawowej bradykardii mogą być stosowane inne leki, włączając w to dopaminę, isoprenalinę lub teofilinę. Jeżeli potencjalną przyczyną bradykardii są b-blokery lub inhibitory kanału wapniowego, wskazane jest podanie dożylne glukagonu. Nie należy podawać atropiny u pacjentów po przeszczepie serca, gdyż paradoksalnie może to wywołać zaawansowany blok serca lub nawet zatrzymanie zatokowe. Całkowity blok serca z wąskimi zespołami QRS nie jest bezwzględnym wskazaniem do stymulacji, ponieważ ektopowy rozrusznik z węzła przedsionkowo-komorowego (wąskie zespoły QRS) może zapewnić stabilny rytm zastępczy.
Stymulacja przezskórna
Jeżeli nie ma odpowiedzi na leczenie atropiną lub jest mało prawdopodobne, że atropina będzie skuteczna oraz u pacjentów z poważnymi objawami klinicznymi, a także w zaawansowanym bloku serca (blok typu Möbitz II lub blok III stopnia) należy natychmiast wdrożyć stymulację przezskórną. Stymulacja przezskórna może powodować ból, a przechwycenie mechaniczne może nie zostać osiągnięte. Należy potwierdzić przechwycenie mechaniczne i ponownie ocenić stan pacjenta. Korzystne jest użycie sadacji i analgezji do kontroli bólu, jak również wskazana jest identyfikacja przyczyny bradyarytmii.
Stymulacja mechaniczna
W przypadku braku reakcji po podaniu atropiny i gdy niedostępna jest stymulacja przezskórna można, oczekując na sprzęt do stymulacji elektrycznej, zastosować stymulację mechaniczną. Należy rytmicznie uderzać w dolną, lewą okolice mostka pięścią, starając się uzyskać fizjologiczną częstość uderzeń 50–70/min.
Chorzy z powinni zostać przyjęci na oddział intensywnej opieki kardiologicznej.
CUKRZYCA, ŚPIĄCZKI CUKRZYCOWE
W pomocy przedlekarskiej zaleca po wykonaniu pomiaru poziomu cukru u osoby przytomnej zaleca się podanie kostki cukru, słodkiego soku. U chorych nieprzytomnych zaleca się utrzymywanie drożności dróg oddechowych, zapewnienie pacjentowi dostępu świeżego powietrza oraz ewentualnej sztucznej wentylacji znanymi metodami oraz wezwanie zespołu ratownictwa medycznego.
Postępowanie i leczenie cukrzycy zależne jest od typu (I, II). I tak w przypadku typu pierwszego, leczenie polega na podawaniu insuliny podskórnie. Najczęściej stosowana jest insulina ludzka (humulina - posiada taki sam skład aminokwasów uzyskany na drodze inżynierii genetycznej). Chory otrzymuje indywidualną dawkę, na podstawie obserwacji poziomu glikemii. Wskazaniem jest tak dobrać dawkę dla pacjenta by poziom glikemii utrzymywał się na stałym poziomie, a ilość wstrzyknięć była minimalna.
W przypadku cukrzycy typu drugiego leczenie wymaga podawania leków doustnych hipoglikemizujących (Diaprel, Diabetol, Euclamin, Chlorpropamid). Leki te pobudzają komórki beta trzustki do wytwarzania insuliny.
Leczenie również wymaga zastosowania diety z ograniczeniem cukrów. Chory powinien prowadzić uregulowany tryb życia, stosować samoobserwację, pomiary poziomu glikemii, prowadzić dzienniczek diabetyka, kontrolować się w poradni diebetologicznej.
Powikłaniami nieprawidłowego stosowania insuliny lub diety są śpiączki hipoglikemiczna i hiperglikemiczna.
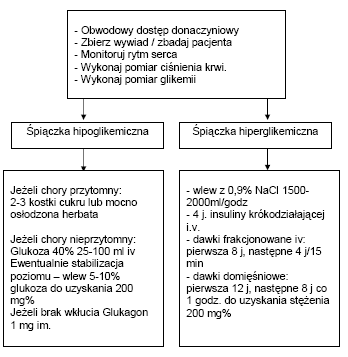
Śpiączka hiperglikemiczna (kwasica ketonowa).
Warunkiem sukcesu w prowadzeniu chorego jest odpowiednie wyrównanie płynów, przystosowanie dawek insuliny, monitorowanie bilansu płynów oraz stężenia potasu w surowicy krwi. W przypadku śpiączki niedobór płynów wynosi 3-5 litrów, chorym podaje się fizjologiczny roztwór NaCl w jednorazowej dawce (bolusie) 1 litr w ciągu 30-60 minut, a następnie 1 litr podany w 1-2 godzinnym wlewie. Podawanie samego roztworu NaCl może wywołać w ciągu pierwszych godzin obniżenie stężenia glukozy o 15-20%. Celem leczenia jest zmniejszenie stężenia we krwi do około 200 mg%. U większości chorych, a szczególnie w stanie wstrząsu, stosuje się podawanie insuliny dożylnie ze względu na złe wchłaniania z tkanki podskórnej. Podawanie rozpoczyna się dawką jednorazową (bolus) 0,1-0,2 j./kg m.c. (insulina szybkodziałająca Actrapid 4 j.), kontynuuje się stosując dożylnie 0,1 j./kg m.c./h. Ustalenie dalszego dawkowania zależy od stanu klinicznego pacjenta. Co 30 minut należy monitorować poziom glikemii oraz stężenie elektrolitów i pH. Konieczne jest również wyrównywanie zaburzeń elektrolitowych - suplementacja potasu 20 MEq/l).
Śpiączka hipoglikemiczna.
Leczenie należy rozpocząć natychmiast po wykonaniu testu paskowego, nie czekając na badania biochemiczne. U chorych z niewielkim natężeniem objawów i hipoglikemii można rozpocząć leczenie od doustnego podawania płynów (soki, glukoza 20%). Chorzy z z bardziej nasilonymi objawami (zaburzenia neurologiczne, zaburzenia orientacji) wymagają dożylnego podawania glukozy 20-40%. W zależności od stanu chorego konieczne jest podawanie od 2-4 ampułek 40% glukozy. W przypadku niebezpieczeństwa nawracającej hipoglikemii należy rozpocząć podawanie dożylne mniejszych dawek 5-10% roztwór glukozy.
Jeżeli dostęp naczyniowy jest utrudniony , można podać 1 mg glukagonu. Skutkami ubocznymi jego podawania mogą być wymioty, nudności.
Większość chorych wymaga przyjęcia do szpitala, często na oddział intensywnej opieki OIOM.
PADACZKA, NAPAD PADACZKOWY
U chorych nieprzytomnych zaleca się utrzymywanie drożności dróg oddechowych, zapobieganie urazom podczas wystąpienia ataku oraz ewentualnej sztucznej wentylacji znanymi metodami oraz wezwanie zespołu ratownictwa medycznego.
Pacjentom z uprzednim wywiadem świadczącym o napadach padaczkowych należy zadać pytania. które mogą być pomocne w ujawnieniu możliwych czynników wywołujących napady. Jeżeli pacjent powraca po napadzie do stanu psychicznego i stanu fizycznego w pełni prawidłowych, należy oznaczyć stężenie leków przeciwpadaczkowych. Jeżeli poziom okaże się niski można zastosować u pacjenta dawkę nasycającą lub zastosować bardziej odpowiedni lek. Jeżeli stężenie leku jest prawidłowe a u pacjenta wystąpił jeden rzadki napad lub uprzednio rzadkie napady stają się coraz częstsze, po konsultacji neurologicznej powinno chorego obejmować długotrwałe leczenie.
jeżeli chory po napadzie padaczkowym nie powrócił do stanu pełnego zdrowia, napad taki należy potraktować jako występujący po raz pierwszy i zastosować badania diagnostyczne.
Pacjent z występującym obecnie napadem należy chronić przed uszkodzeniami ciała (nie wolno chorego powstrzymywać od drgawek). po napadzie chorego należy ułożyć w pozycji bezpiecznej.
stan padaczkowy leczy się energicznie. Jednoczenie prowadzi się zabezpieczenie podstawowych funkcji życiowych, diagnostykę i leczenie farmakologiczne. W razie upośledzenia drożności dróg oddechowych należy je udrożnić i rozważyć założenie rurki ustno-gardłowej lub intubacji. Należy prowadzić monitorowanie czynności serca, założyć wkłucie dożylne, podawać tlen oraz dokonać pomiaru glikemii. Wskazane jest również pomiary ciśnienia tętniczego krwi.
W leczeniu farmakologicznym zaleca się podawanie glukozy w celu przeciwdziałania hipoglikemii. Lekami pierwszego rzutu są benzodiazepiny (relanium, lorazepam, midazolam), stosuje się ich w dawce 2 mg dożylnie (do maksymalnej dawki 10 mg).
Większość chorych wymaga przyjęcia do szpitala.
UDARY MÓZGOWE
U chorych nieprzytomnych zaleca się utrzymywanie drożności dróg oddechowych, oraz ewentualnej sztucznej wentylacji znanymi metodami oraz wezwanie zespołu ratownictwa medycznego.
W leczeniu udaru niedokrwiennego oprócz zastosowania podstawowych zasad drożności dróg oddechowych następuje leczenie nadciśnienia tętniczego. W razie nadciśnienia u pacjentów z ostrymi zaburzeniami krążenia mózgowego pozostaje sprawą dość kontrowersyjną leczenie tego faktu. Jedynie nasilone nadciśnienie tętnicze (tzw. skurczowe RR powyżej 220 mm Hg lub rozkurczowe powyżej 120 mm Hg) wymaga terapii, wiadomo bowiem, że nagłe obniżanie ciśnienia może zwiększyć obszar zawału. Celem leczenia przeciwnadciśnieniowego powinno być obniżenie rozkurczowego RR mniej więcej do 100 mm Hg. Spośród stasowanych leków należy wymienić nitroprusydek sodu, ebrantil, captopril. U wszystkich chorych należy kontrolować wartość ciśnienia.
Leczenie antykoagulacyjne może być wdrożone w pomocy doraźnej jedynie w porozumieniu z neurologiem. Leczenie heparyną powinno się rozważyć u pacjentów u których narastają objawy udaru i u których zarazem wykluczono krwotok śródmózgowy. Leczenie operacyjne jest niezbędne u chorych z zawałem móżdżku.
Leczenie trombolityczne (tPA) jest stosowane i zalecane ostrożnie w ostrej fazie udaru, a jej wdrożenie może nastąpić po konsultacji z neurologiem.
udary krwotoczne mogą wymagać leczenia neurochirurgicznego. Terapia podtrzymująca obejmuje różne metody obniżenia ciśnienia śródczaszkowego. Stosuje się tlenoterapię, hiperwentylacę, mannitol oraz leki moczopędne.
W omawianych zespołach TIA leczenie polega na włączeniu leków przeciwpłytkowych.
Drożność dróg oddechowych oraz czynność oddychania i krążenia należy ocenić u wszystkich pacjentów u których wystąpiły ostre zabuczenia krążenia mózgowego. Pacjenci ci znajdują się w stanie potencjalnego zagrożenia życia, dlatego należy należy zapewnić im takie środki bezpieczeństwa jak dostęp dożylny, monitorowanie czynności serca i możliwość uzupełniającego podawania tleu.
Wszyscy chorzy u których wystąpił świeży udar mózgu powinni być przyjęci do szpitala w celu dalszej diagnostyki.
WSTRZĄSY HIPOWOLEMICZNY, KARDIOGENNY, ANAFILAKTYCZNY
U chorych nieprzytomnych zaleca się utrzymywanie drożności dróg oddechowych oraz ewentualnej sztucznej wentylacji znanymi metodami oraz wezwanie zespołu ratownictwa medycznego.
Wstrząs hipowolemiczny.
Leczenie początkowe chorych obejmuje zapewnienie drożności dróg oddechowych, odpowiednią wentylację, podawanie tlenu i tamowanie krwotoków przez bezpośredni ucisk miejsc krwawiących.
Podstawowym leczeniem jest nawadnianie dożylne. Należy wykonać dwa wkłucia dożylne, u dorosłych początkowo należy podawać krystaloidy (0,9% NaCl, płyn wieloelektrolitowy, Glukoza Płyn Ringera. Po wykonaniu badań biochemicznych możliwe jest podawanie koloidów (Dextrany). W głębokim wstrząsie można podawać płyny w postaci bolusa. U dzieci należy stosować bolusy z krystalioidów 20 ml/kg. W masywnych krwotokach należy podawać krew swoistą grupowo.
Wstrząs kardiogenny.
Leczenie natychmiastowe ma na celu utrzymanie równowagi hemodynamicznej u chorego prze podawanie tlenu, kontrolę drożności dróg oddechowych, i uzyskanie dostępu do żyły. Jeżeli nie stwierdza się objawów przewodnienia lub obrzęku płuc należy uzupełniać objętość krążącego osocza podając bolusy ze 100 ml chlorku sodowego (NaCl) w odstępach 3 minutowych a do uzyskania odpowiedniej perfuzji tkankowej. można stosować bolusy.
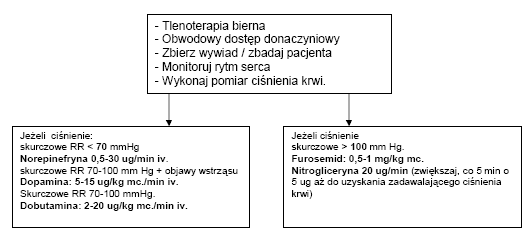
Leczenie inotropowe jest stosowane u chorych z łagodnym niedociśnieniem (tj. wartości ciśnienia skurczowego 70-100 mm Hg) i cechami zastoju w krążeniu płucnym (obrzęki) najlepiej jest stosować dobutamię (Dobutrex) w dawkach 2-20 µg/kg/h w odstępach 10 minutowych. Dobutamina poprawia czynność inotropową, powodując niewielkie zwiększenie zapotrzebowania mięśnia sercowego na tlen.
Chorzy z ciężką hipotonią (tj. 70-100 mm Hg i objawami wstrząsu) powinni być leczeni dopaminą. lek ten wywiera różne działania zależnie od wielkości stosowanej dawki. Przy dawkowaniu 2,5-10 µg/kg/h ma dodatnie działanie inotropowe. Jednoczesne podawanie dobutaminy i dopaminy jest skutecznym sposobem leczenia wstrząsu kardiogennego. W razie konieczności dodatkowego podniesienia ciśnienia (wartość ciśnienia > 70 mm Hg) można zastsować norepinefrynę w dawce 0,5-30 µg/min.
Wstrząs anafilaktyczny.
Ważna jest szybka interwencja. Konieczne jest przerwanie należenia na działanie antygenu i monitorowanie podstawowych parametrów życiowych Wszelkie wstrzykiwania antygenu powinny być natychmiast zakończone w chwili wystąpienia reakcji, dotyczy to również stosowania środków działających miejscowo. Jeśli antygen został spożyty należy rozważyć zastosowanie we właściwym czasie płukania żołądka.
Lekiem pierwszego rzutu jest Epinefryna (Adrenalina) jest podawana w celu zapobieżenia uwalnianiu mediatorów (histamina), działa rozkurczowo na mięśnie gładkie krtani i oskrzeli oraz podnosi ciśnienie tętnicze krwi. Może ona powodować wymioty, nadciśnienie, drżenia i tachykardię z zaburzeniami rytmu serca. U chorych z ustabilizowanymi wartościami ciśnienia i tętna adrenalina podawana jest podskórnie lub domięśniowo co 15 min w dawce 0,3-0,5 mg w zależności od potrzeby (dorośli). U dzieci 0,01 mg/kg m.c. Pilnej obserwacji wymaga stan drożności dróg oddechowych, jeśli jest konieczne wskazanie może być do założenia rurki intubacyjnej. należy podać tlen o szybkim przepływie, ciśnienie tętnicze krwi powinno być podnoszone przez ułożenie chorego w pozycji półleżącej lub w pozycji Trendelnburga i podawanie mu dożylnego roztworu NaCl. Jeżeli jest potrzebne stosować należy środki presyjne dopaminę 400 mg w 5% glukozie 500 ml.
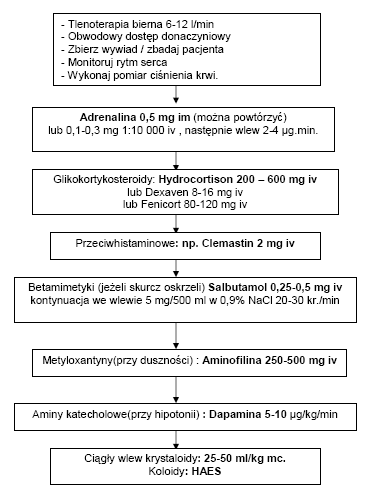
Dużym znaczeniem jest blokowanie receptorów histaminowych przez podanie phenazoliny 100 mg dożylnie. Ważnym jest leczenie skurczu skrzeli. W pierwszej kolejności należy stosować betamimetyki (Salbutamol) w postaci areosolu lub 2,5 mg dożylnie. Aminofilinę należy podawać dożylnie 6 mg/kg przez 20 minut. należy również zapobiegać reakcjom w późniejszym okresie. Kortykosteroidy (Hydrocortison, Fanicort, Dexaven) powinny być stosowane w dawce 1-2 mg/kg m.c.
Chorzy z utrzymującym się lub nawracającym obrzękiem dróg oddechowych, skurczem skrzeli, powikłaniami sercowo-naczyniowymi wymagają przyjęcia do szpitala na oddział intensywnego nadzory.
Źródło: http://www.ratownictwo.republika.pl/postepowanie.htm